「活き活きとした職場へ」職場で求められるメンタルヘルス対策
公開日:2021.12.24 更新日:2023.09.08

新型コロナ感染症拡大により、感染対策・行動の自粛などによってストレスが増大し、うつ病などメンタルヘルスの不調が危惧されております。それは、セラピストをはじめ医療・介護現場で働いている方々はより一層のことでしょう。
今回は、職場で行うメンタルヘルス対策「ラインケア」について紹介します。
メンタルヘルス対策の必要性
日本においてうつ病の患者は年々増加しており、100名に約6人が生涯のうちにうつ病を経験するという調査結果もあります。それは私たちセラピストが働く、医療・介護分野でも同じ傾向だと考えられます。
参考:うつ病|こころの病気を知る|メンタルヘルス|厚生労働省
さらに、昨年からの新型コロナウイルス感染症の拡大により、医療・介護の現場における厳格な感染症対策、また患者さんや高齢者と接する機会が多いため自分自身が感染源にならないかといったストレスに加え、飲み会や旅行の制限など所属機関からの強い行動規制があり、ストレス発散も思うようにできない状況でしょう。
このように、医療・介護分野でのセラピストのメンタルヘルス(心の健康)対策は急務です。
仕事のストレスとは
どのようなことが職場でのストレス要因となっているのでしょうか。様々なストレス要因を表1にまとめました。
セラピストでいえば、就職という新しい環境となる新人や異動によりICUなど非常にリスク管理を求められる部署や訪問リハビリのように一人で利用者さんのお宅に伺うような役割はストレスが高いかもしれません。
また、昇進により部下をもつことになったり、新たに実習生の指導者となり実習生を受け持つようになるというのはストレスに感じるケースもあります。また、上司や同僚との対人関係に加え、患者さんとの対人関係でもストレスの要因となります。
表1 職場におけるストレス要因

仕事以外でも「恋人と別れた」「子供ができ育児が大変」「親の介護」なども要因のひとつとなるでしょう。
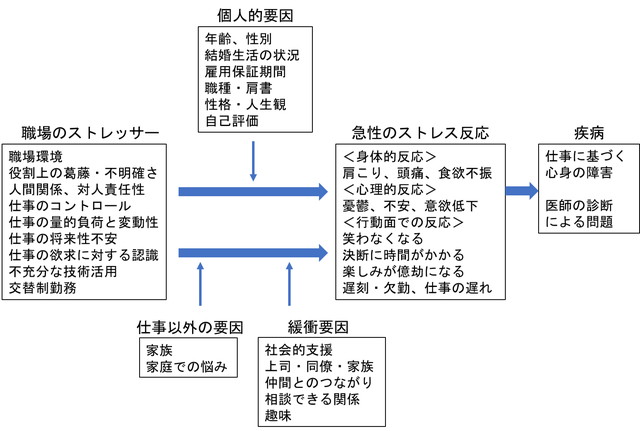
職場でのストレスモデルでは、米国立労働安全衛生研究所(National Institute for Occupational Safety and Health:NIOSH)の職業性ストレスモデルが有名です(図1)。
ストレスによって個人に心理的負荷がかかると何らかのストレス反応が出現します。
身体的反応では、肩こりや頭痛、食欲不振などです。心理的反応では、憂鬱・不安、意欲の低下、仕事への不満などです。行動面での反応は、笑わなくなる、決断に時間がかかる、遅刻・欠席、仕事の遅れ、楽しみが億劫になるといったことです。
ストレスがいくつか重なったり、あるいは長期にわたって持続したり、または強いストレスがかかるとストレス疾病としてうつ病をはじめ、心筋梗塞など心身の障害を生じます。
このモデルからわかるように、職場で同じストレス、例えば人事異動があっても、「個人的要因」である年齢や性格・価値観、「仕事以外の要因」、さらに「緩衝要因」の有無でストレス反応の有無が異なります。
つまり、一人ひとりによってストレスのかかり方は異なることに注意が必要です。
図1 NIOSH職業性ストレスモデル
メンタルヘルス対策には、4つのケアがあるとされています。
2.ラインケア:管理監督者などが行うケア
3.職場内の産業保健スタッフによるケア:産業医や保健師、安全衛生担当者が行うケア
4.職場以外の専門家・機関を活用したケア:医療機関の受診、心理士などの対応
管理者が行うラインケアとは
管理者が部下を「うつ」から守ることは重要であり、メンタルヘルス対策は職場のリスクマネジメントでもあります。例えば、うつによりスタッフが休職となれば、人手不足となり他のスタッフに負担もかかり、新たなスタッフのメンタル不調につながるといった悪循環につながる可能性があるでしょう。
また、何か問題が発生した際の訴訟のリスクにもなる可能性も考えられます。管理者は悩んでいる人に適切に対応する「ゲートキーパーの役割」もあるのです。
そしてラインケアには、①気づき、②傾聴する、③つなぎ、④見守り、⑤環境整備の5つのポイントがあります。
①気づき
部下の行動に変化がないか、気を配ることが重要です。上述したように、ストレス反応として、行動の変化が現れることがあります。
遅刻・早退、急な休みがあるスタッフはいないか、また仕事面でミスが続いたり、同じリハビリ単位数をやっているのに仕事が終わるのが遅くなったり、実施計画書やサマリーなどが滞るなど仕事の能率が落ちたり、提出期限が守れなかったりしていないか。
また笑顔が減るなど明るさや口数が少なくなっているスタッフがいないか気を配るとよいでしょう。様子を観察し、ときどき声をかけて、心身の健康状態に問題がないか確認するのがおすすめです。
②傾聴をする
もしスタッフから相談されたり、心配なスタッフがいる場合は、個別に面談の時間を設けるとよいでしょう。
そこでは、「ストレスの要因を確認する」ことと「共感する」ことに留意しましょう。「ストレスの要因を確認する」ことで、対策や改善策をたてることができるだけでなく、相談者も話していくうちに何がストレスになっているのか気がつく・整理ができる機会になるかもしれません。
また、「共感する」ためには、「関心を抱き」、「共感的に理解する」ことが重要です。相手に対し、積極的に関心を抱いていることや相手の気持ちをそのまま受け止める姿勢があること、また、相手に共感し、理解しようとしていることが伝わる話し方にするとよいでしょう。
気をつける点として、指示モードにならないことです。「もっとこうすればよい」、「みんなもやっているから」と上司が指示する形にならないようにしましょう。
必ずしもストレスの要因を改善することができないこともあり、相談者は解決を求めているケースばかりではなく、話を聞いてもらう、相談にのってもらうだけでストレスが緩和する可能性もあります。傾聴する際は、相手の言ったことを繰り返す「オウム返し」などの方法を利用するとよいでしょう。
このようなことは、患者さんとの信頼関係を築くための傾聴方法として皆さんも学んでいることでしょう。これらを、部下など相談者にも活用し傾聴しましょう。
③つなぎ
つなぎとは、必要に応じて職場の保健師や産業医に相談できることを紹介したり、医療機関の受診などを薦めることです。
このように、メンタルヘルスのケアの職場内・外の資源を活用することも有用であり、管理者はどのような方法があるのかを把握しておくことも必要です。
④見守り
メンタルヘルス改善のために休職したあとの復帰した際や業務量の軽減をするときにも管理者は留意する点があります。
本人は、休職や業務量軽減により周りにスタッフに迷惑をかけている申し訳ない気持ちをもったり、戦力になっていないなど感じてしまい、職場にいることがストレスになるケースもあります。
そのようなことを緩和するためにも、他のスタッフにも段階を踏んで職場復帰することを周知するなど、本人にとって働きやすいように整えることも重要です。
⑤環境整備
①から④のように、部下がメンタルヘルスの不調を生じた際の留意点を述べましたが、一番大事なのは、メンタルヘルスの不調にならないような普段からの職場環境整備です。
ストレスのかかりにくい職場作りを意識すること
上述のように職場でのストレスは様々ですが、例えば時間外労働が増えすぎないように業務量を調整したり、異動や新たな役割を担うスタッフには相談役をつけて手厚くフォローするなどストレスのかかりにくい職場への取り組みを意識するとよいでしょう。
そして、普段から言いたいことが言える風通しのよい、コミュニケーションが良好な職場にしていくことが管理者には求められます。そして、一人ひとりによってストレスのかかり方は異なるため、一人ひとりの心の状態に気を配り「声かけ」をすることが重要です。
ただし、部下のプライベートな問題に職場の上司が立ち入り過ぎると、かえって問題となるので注意しましょう。
忘れてはいけない管理者自身のセルフケア

管理者が行う「ラインケア」について述べてきましが、忘れてはいけないのが管理者自身のメンタルヘルスケアです。
管理者は様々な面でストレスを受けます。決して、ストレスに強い人が管理者になるわけではありません。むしろ、まじめ、几帳面、仕事好き、気をつかうことができる等、ストレスを受けやすいとされる性格の方が管理者を務めることも多いでしょう。
実際に厚生労働省のデータでは、仕事や職業生活に関する不安、悩み、ストレスをもつ人の割合は、全体で58%であったが、管理職では約62%と全体を上回っているというデータもあります。(参考:厚生労働省:平成19年 労働者健康状況調査の概況)
管理者自身も自らのメンタルヘルス対策としての「セルフケア」を行うことが重要です。
睡眠、食事、運動などの生活習慣を整え、自らに合ったリラクセーション方法をもつなどセルフケアにも努めましょう。そして、管理者も相談できる人をもつことも大切です。それは、スタッフと同様に同僚や産業保健スタッフなどのほかに、近隣のリハビリテーション施設の管理者同士は、同じ立場や悩みを抱えているケースもあり、相談相手になるかもしれません。
他にも、部下のマネジメント方法やストレス対策、アンガーコントロールの方法などを学ぶことも一つの方法です。
今回は、メンタルヘルス対策として職場で求められる「ラインケア」について述べました。この記事をきっかけに少しでもメンタルヘルス対策が広がり、多くのセラピストが活き活き活躍できる職場が増えることを期待します。
>>マイナビコメディカルで理学療法士の年収・給料と将来性について見てみる
他の記事も読む
- 私が大事にしている恩師からの言葉~人生の格言~
- ナッジ理論ってなんだ?人々の行動を促す力(3)
- ナッジ理論ってなんだ?人々の行動を促す力(2)
- ナッジ理論ってなんだ?人々の行動を促す力(1)
- リハビリ療法士としてキャリアアップを考える~社会人基礎力とコミュニケーション力
- リハビリ療法士としてキャリアアップを考える
~市場の需要と職務経歴書の書き方 - QOL向上に繋がるリハビリ:5つのQOL評価の種類とアウトカム(後編)
- QOL向上に繋がるリハビリ:人工股関節全置換術(THA)後の場合
- 6月病を撃退!理学療法士のストレス発散法
- 新人理学療法士の社会人基礎力に必要な能力3つとは その高め方
- 新人療法士はどの職場でも通用する「社会人基礎力」を高めよう
- 予防理学療法って何をするの?(終)働く世代の介護予防とまとめ
- 予防理学療法って何をするの?(3)小学生~高校生向けの予防理学療法とは
- 予防理学療法って何をするの?(2)~高齢者の介護予防と周産期
- 予防理学療法って何をするの?~健康に暮らして社会保障費も抑える
- PT・OT・STへ、ボランティアのススメ
- 東京オリンピック・パラリンピックがやってくる(5)ある義足の青年の話
- 東京オリンピック・パラリンピックがやってくる(4)なぜ障害者にスポーツが重要か
- 2020年 東京オリンピック・パラリンピックがやってくる(3)
- 2020年 東京オリンピック・パラリンピックがやってくる(2)