不随意運動のしくみ 患者への困りごとへの対処
公開日:2023.06.02 更新日:2023.06.30

文:臼田 滋(理学療法士)
群馬大学医学部保健学科理学療法学専攻 教授
不随意運動とはなにか
神経系の疾患では、運動が困難となる場合や、姿勢が変化する場合、認知機能が低下する場合など、その症状はさまざま。代表的な神経学的症状として不随意運動があります。
不随意運動とは、自分で動かそうとしていないのに、手足、顔面、体幹などの身体の一部が勝手に動いてしまう現象です。運動の種類が多いこと、原因疾患が多岐にわたること、関連する用語や名称が多いことなどにより、十分に理解することが難しい疾患のひとつです。さらに運動の種類によっては比較的稀で、実際に遭遇する機会が少ないこともあるでしょう。
主に大脳基底核の病変により発生しますが、脳幹や小脳の病変でも起こることがあります。さらに心因性の場合、甲状腺機能亢進症で交感神経の感受性が亢進した場合などにも発生することもあります。本記事では主に大脳基底核の病変による不随意運動について説明していきます。
大脳基底核の病変による不随意運動
大脳基底核(basal ganglia)は、大脳の深部にある、大脳皮質と視床、脳幹を連結している神経核の集まりです。線条体(被殻、尾状核)、視床下核、淡蒼球、黒質などから構成されます。大脳基底核は、食事や歯磨きなど、日常的に多く認められる習慣化された運動・行動に関与しており、意図しない自然な動作の遂行に関係しています。学習された行動の自動的な遂行を可能とするのが、大脳基底核です。
その大脳基底核が障害されると、運動が過剰となるか過小となる症状を示します。
運動が過剰となる症状を運動過多(hyperkinesia)といい、異常運動や不随意運動が見られます。
運動が過小になる症状を運動過小(hypokinesia)といい、パーキンソン症候群に認められることが多い無動(akinesia)や動作緩慢(bradykinesia)が代表的です。
不随意運動のメカニズム
これらのメカニズムを理解するためには、大脳基底核関連の神経回路を知る必要があります。
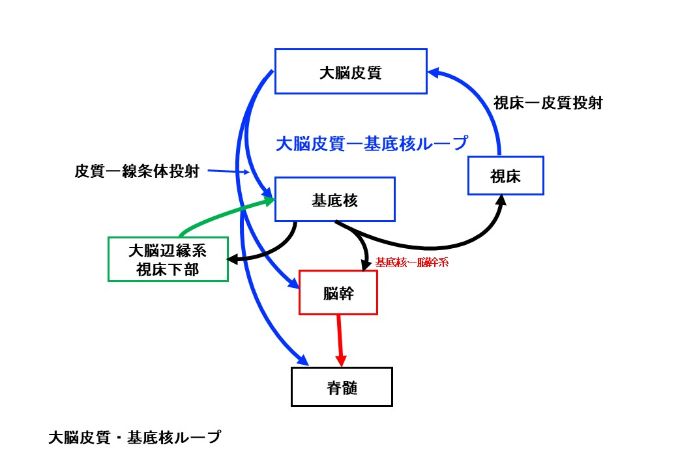
大脳基底核は大脳皮質からの情報を受け、大脳基底核からの情報は、主に視床を経て大脳皮質に戻ります。これを大脳皮質ー大脳基底核ループ(図1)といいます。
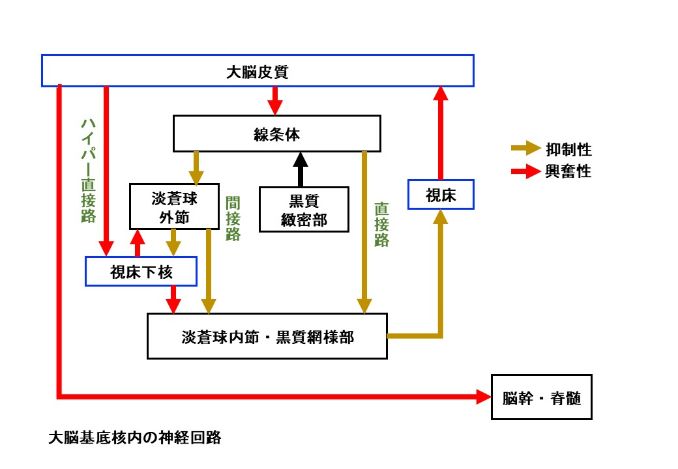
大脳基底核内の神経回路の詳細を確認します(図2)。大脳皮質から大脳基底核へ入力する部分は、線条体と視床下核です。大脳基底核から情報が出力する部分は、淡蒼球内節と黒質網様部です。この部分から視床や脳幹へ投射します。その間には3つの経路があります。
(1)ハイパー直接路:大脳皮質から視床下核、さらに淡蒼球内節・黒質網様部に投射する興奮性の経路
(2)直接路:線条体から直接、淡蒼球内節・黒質網様部への抑制性の経路
(3)間接路:線条体から淡蒼球外節を経由して、淡蒼球内節・黒質網様部に至る抑制性の経路
出力部である淡蒼球内節・黒質網様部は視床に対して抑制的に作用します。直接路では、線条体が興奮すると淡蒼球内節・黒質網様部を抑制するため、視床は脱抑制(=興奮)され、必要な運動が引き起こされます。ハイパー直接路と間接路では、淡蒼球内節・黒質網様部へ興奮性の作用があるため、結果的には視床の活動を抑制します。
パーキンソン病の場合、ドパミン作動性である黒質緻密部が変性し、直接路と間接路への入力が減ることにより、最終的に視床を十分に脱抑制できなくなるため、運動が減少します。その他の疾患で、大脳基底核内のこれら3つの経路の活動のバランスが崩れる場合、視床の脱抑制が亢進されて、運動が増加し、不随意運動を生じるのです。
主な不随意運動とその特徴
不随意運動は多くの種類があります。出現する部位や誘発する刺激などもさまざまです(表)。
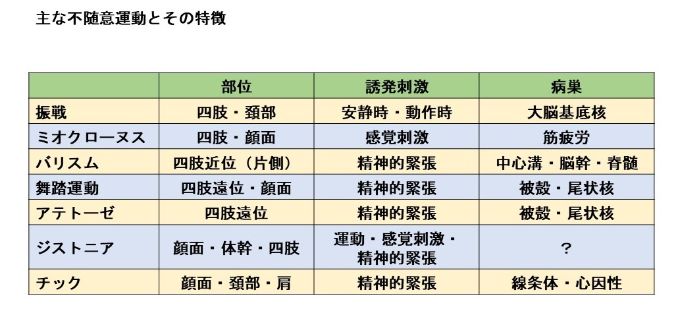
表 主な不随意運動とその特徴
代表的な不随意運動について、理学療法士国家試験の過去問題を紐解きながら解説します。
《問題》律動的な不随意運動はどれか
【理学療法士】第57回 午前27
律動的な不随意運動はどれか。
- 1. 振戦
- 2. チック
- 3. バリスム
- 4. アテトーゼ
- 5. ミオクローヌス
解答と解説
正解:1
律動的という状態は、ある運動や現象などが規則正しく繰り返されることであり、瞬間的な運動ではなく、ある程度運動が持続して出現する状態です。選択肢の不随意運動について、それぞれ解説します。
1.振戦
もっとも遭遇することの多い不随意運動で、律動的な振動運動です。上肢、下肢、顔面、頭部などで認めることがあります。
【振戦の種類】
・静止時振戦・安静時振戦:安静時に認められ、随意運動の開始とともに減弱あるいは消失します。パーキンソン症候群で特徴的です。
・姿勢振戦:ある姿勢をとった時の振戦で、例えば、上肢を挙上した位置を保つ時などに認めます。
・企図振戦:指を目標に向かって近づけた際に、目標に近づくにつれて認める振戦です。
・動作時振戦:動作中に認める振戦で、動作を止めると減弱・消失します。
2.チック
肩、顔面、肩などに起こり、比較的急激な反復運動です。例えば瞬き、顔をしかめる、額にしわを寄せるなどの運動です。精神的な緊張・心理的ストレスにより起こることが多いです。
3.バリスム
片側の上肢や下肢で、全体的に振り回すような激しい運動です。病巣は対側の視床下核で、血管障害によって生じることが多いです。
4.アテトーゼ
比較的ゆっくりな、持続的な不随意運動で、四肢末梢の手指や足趾、舌などに生じ、たえずゆっくりとした、くねるような運動です。脳性麻痺や脳血管障害などでの大脳基底核(主に被殻や尾状核)の障害によって生じます。安静時よりも随意運動を行う際に認めることが多く、精神的な緊張で増強します。
5.ミオクローヌス
局所の筋から多くの筋の、短時間の不随意的な筋収縮で、関節運動は伴わないとされていますが、多少の関節運動を伴うこともあります。随意運動に伴う場合を動作時ミオクローヌスといいます。さまざまな脳障害によって発生し、比較的広範な範囲での病変によるとされています。
実務での活かし方
不随意運動を認めた場合の、対応について説明します。
以下のポイントを確認してください。
●不随意運動を認める部位や範囲
全身なのか、半身なのか、局所なのか、一肢だけか・両側か、一部の筋収縮のみか、どこの関節運動か、などを確認します。
●不随意運動が発生する場面、あるいは増強する場面
安静時か、運動時か、姿勢を保つ時か、動作を行う時か、心理的ストレス(会話や計算など)を感じる時か、などを確認します。
●いつ不随意運動が消失するか
安静時か、運動時か、リラックスした時か、などを確認します。特に睡眠時に出現するかや、意識的に運動を停止できるか、なども確認します。
●どのような運動か
規則性や不規則か、ゆっくりか速いか、急激に出現するか徐々に出現するか、大きな運動か小さな運動か、などを確認します。
肉眼での観察だけでは、詳細に確認できないことも多いため、患者の許可を得た上で、動画で記録しておくと、繰り返し確認することもでき、他者と一緒に確認することもできます。特に患者さんが自宅でこのような運動で困っている場合にも、その場面を動画で記録しておいてもらうと、患者さんと一緒に確認できます。
一部の患者さんは不随意運動を部分的に制御可能な場合があります。そのため、いつ出現するか、何をすると増強あるいは減弱するか、などを患者さんと一緒に確認することで、悪化しないように、行動面から対処できることがあります。
不随意運動で患者さんが困ることは、まずは外見です。周囲な人は異様な運動と捉えることも多く、患者さんにとっては心理的ストレスとなります。そして、この心理的ストレスによって不随意運動が増強することも多いため、配慮が必要です。
また、不随意運動によって、歩行や手指による巧緻運動などが遂行困難となる場合があります。患者さんによって効果はさまざまですが、例えば歩行器を使用する、書字や食事などで使用する器具を工夫するなど、環境調整を行うことで、一時的に効果が得られることもあります。いくつかの工夫を試し、その時点でもっとも患者さんが安楽で快適な方法を選択できると良いでしょう。
不随意運動に対する治療としては、不随意運動の種類や疾患による違いはありますが、一般には薬物治療、ボツリヌス治療、手術です。手術では病巣の破壊による侵襲も大きいため、最近では脳の深部を電気刺激する脳深部刺激療法が選択されることが増えています。まずは、神経内科医や脳神経外科医による専門的な診察を受けることが必要です。

臼田 滋
群馬大学医学部保健学科理学療法学専攻 教授
群馬県理学療法士協会理事
理学療法士免許を取得後、大学病院で勤務し、理学療法養成校の教員となる。
小児から高齢者までの神経系理学療法が専門。
他の記事も読む
- 生活期における言語聴覚療法
- 子どもの発達障害支援と作業療法のポイント
- 下部尿路症状における尿失禁と行動療法
- 高齢者のCOPDに対する適切な患者指導
- 言語聴覚療法における廃用症候群への対応について
- 赤ちゃんの座位発達段階について
- 糖尿病患者に対する適切な運動療法
- 心臓疾患の患者さんに対するリハビリテーション
- 失語症の訓練計画 立案のポイントは?
- 二分脊椎と脊髄係留症候群について
- 進行性難病のADL支援 筋萎縮性側索硬化症(ALS)
- 言語聴覚療法におけるパーキンソン病への対応
- 作業療法に役立つ「手指動作の発達プロセス」をおさらい
- 言語聴覚療法における地誌的見当識障害の評価・介入
- 腰部脊柱管狭窄症の運動療法
- 高齢者の大腿骨近位部骨折とリハビリテーション
- 大人の発達障害と作業療法
- 言語聴覚療法における記憶障害の評価・介入
- 重症筋無力症の治療とリハビリテーション
- 高次脳機能障害の作業療法