これからの日本作業療法士協会
公開日:2017.11.27 更新日:2017.12.22
現在、18年ぶりとなる作業療法士養成カリキュラム改定が進められています。
新しい時代を支えるこれからの作業療法士に求められるものは何か―――。今回は超高齢社会に向けて、ご自身の臨床現場での経験からより充実した作業療法を提供したいという中村会長の想いをうかがいました。

18年ぶりの教育カリキュラム改定へ
いま、作業療法士・理学療法士学校養成施設カリキュラム等改善検討会で「養成校指定規則」の改定準備が進んでいます。「養成校指定規則」とは、理学療法士・作業療法士養成学校の指導内容のこと。この改定で、何が変わるのでしょうか。
「改定の主眼は、地域包括ケアシステムに資するPT(理学療法士)、OT(作業療法士)の養成です。今までのカリキュラムは病院のセラピストを養成することが主眼でしたが、今後は地域包括ケアシステムというモデルが入ってきて、“在宅、ときどき病院”というイメージで、病院や施設をその時々に応じて利用するという形に変わります。そこで今後必要となる、地域包括ケアシステムや利用者個々のケアマネジメントという概念、多職種連携などをカリキュラムの中に入れ込みました。一方、病院のリハビリテ-ションは高度専門化し、さまざまな専門分野に分かれていますので、カリキュラムを特化していく必要もあります。ですから、地域包括ケアシステムと高度専門化の両方に見合ったカリキュラムになると思います」
新しい養成カリキュラムの導入は平成30年度に実施される予定で、18年ぶりの改定となります。介護の領域で必要な知識と技術を身につけるため、卒業に必要な総単位数も増える方向で検討されており、理学療法士・作業療法士の学生にとっては、学ぶべきことが増えていきます。
「これまでの養成教育では介護保険領域のことが体系的に教えられていなかったので、介護保険施設に実習に行く人も少なく、学生が老人保健施設や特別養護老人ホームの実際の活動を目にする機会があまりなかった。現在、介護の現場では作業療法士が不足しています。今後は、介護・福祉サービスも含めた作業療法全体を経験できるように臨床実習の時間も増やす予定です」

「ADLの低い人ほど、外出できるように支援したい」
ところで、平成26年の診療報酬改定では、初めて回復期リハビリテ-ション病棟の評価項目に「入院時訪問指導加算」が導入されました。
「入院中の患者さんが在宅時にどのように生活をされているのか、その状況を見たうえで治療をすることは、臨床現場では40年前から普通のことでした。作業療法士が単独で訪問したり、患者さんと一緒にご自宅に行き、生活のイメージを共有して入院中のトレーニングをしたい。だけど実際は、入院後訪問も、退院前訪問も保険点数がとれませんでしたから、診療報酬をつけたいという思いがずっとありました。また、平成26年の診療報酬改定では、これまで病院の敷地内に限られていた作業療法が病院外でも認められ、患者さんと一緒に街の中に出られるようになった。本当に嬉しかったです」
次の診療報酬改定に向けての要望は?
「現状では患者さんと外出するリハビリは1時間という制限がありますが、それを2時間にしてくださいという要求を出しています。脳卒中や交通事故で下半身麻痺になれば、自分の生活がどうなるかわからなくて、不安ばかりです。セラピストと一緒に買い物とか、バスに乗るといったIADL(手段的日常動作)の訓練をちょっとずつ、できるところからやっていけば、『もうちょっとできるかな』と患者さん自らが考えられるようになります。患者さんにとっては冒険ですが、そのきっかけをつくるのは、作業療法士の仕事だと思います。外出トレーニングは多くの病院が工夫して行っているのですが、2人の作業療法士がついて2~3時間かかるため、持ち出しになってしまうのが現状です。もう一つ、病院で始まった土日リハビリテーションについても提案していることがあります。平日と土日が違うのは、ご家族がいらっしゃるかどうかです。せっかく土日に作業療法士が勤務するなら、患者さんにはご自宅に外泊していただいて、外泊先に作業療法士が出かけていき、そこで介護指導をし、ご家族と一緒に課題を解決するという、『自宅で土日リハ』をやろう、と呼びかけています」

こうした改定の実現に奔走する中村会長の発想の原点といえるのは「患者さんが障害を持っていても普通に外に出られるようになる」ことが作業療法士の使命だという思いにあります。
「リハビリテーションの現場でIADL訓練の対象となるのは、比較的状態のいい人に限られてしまう。では、出られない人は外出トレーニングをしなくていいのか?と思うのです。頸髄損傷の人だって海外旅行に行きますし、脳卒中で重い麻痺が残っても外に出たいはずなんです、絶対に。ですから外に出る機会が少ない人ほど、病院にいるうちに外出の経験をさせてあげたい。障害をもっていても普通に外に出られるように、作業療法士がお手伝いしたいですね」
生活行為向上マネジメントで作業療法を“見える化”
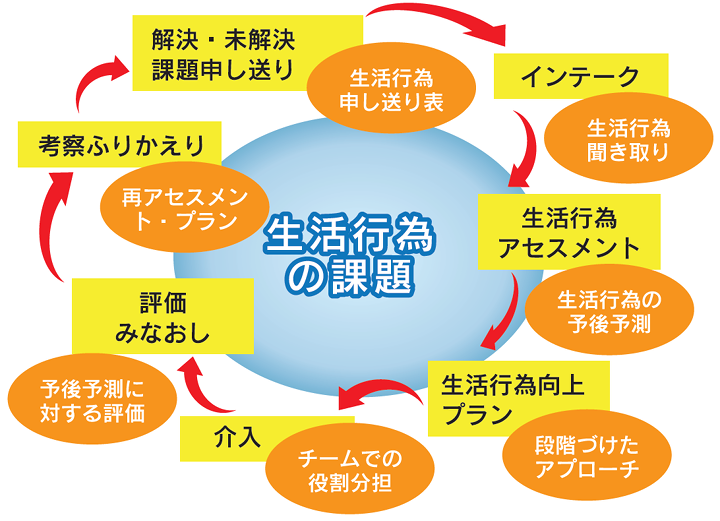
いま、リハビリテーションの現場に「生活行為向上マネジメント(MTDLP)」が導入されています。MTDLPとは、患者さんへの聞き取りをもとに共に目標を策定し、ICF(国際生活機能分類)に基づいて障害となることを整理し、作業療法を行い、チェックする―――いわゆるPDCAサイクルを回すことによる作業療法の“見える化”を促すツールです。
なぜMTDLPが開発されたのかうかがってみたところ、意外な答えが…。
「ある人から、『作業療法士は何をしているかわからない』と言われまして(笑)。『割り箸やら積み木を積んではくずしているが、あれは役に立つのか』。患者さん個々に応じた作業療法をしていても、『そんな作業療法は見たことない』と(笑)。そこで、この作業療法が必要だということをどうやって見せるか、ということと、それをどうやってすべての作業療法士が等しく実施できるようにするか、という2つの命題ができたことから、MTDLPが開発されたのです」
協会ではMTDLPの普及を進めており、研修会で発表されたものだけでも、すでに約4,000事例が集まっています。
このまま膨大な事例が集積されていけば、ゆくゆくは目標別にどのような作業療法が必要かというエビデンスデータとしての活用も期待できそうですが、MTDLPの目指すところとは?
「現時点のMTDLPは、たとえて言えば、目の前の白紙に患者さんと作業療法士で、次の一歩を踏み出すための下絵を描くレベルにとどまっています。その下絵を基にどんな色を塗るのか、どんな道具で塗るのか、絵の具なのか色鉛筆なのか等々。今後はそういう具体的な技術を明らかにしていかなければなりません。
将来的には、集約されたデータを活用することで、適切な評価に基づいて、どのような期間でどのような予後がもたらされるのかを高い精度で予測できるようにしていきたい。最も効果的な介入方法で生活行為向上が図れるようにすることがMTDLPの目指すところです」

臨床現場からの発想でリーダーシップを発揮されている中村会長に、次回は、臨床から教員へ、そして再び臨床へ―――のキャリアをふりかえってお話いただきます。
「生活行為向上マネジメント」の概念と実例(日本作業療法士協会ホームページより)


中村 春基(なかむら はるき)会長
- 1977年
- 国立療養所近畿中央病院附属リハビリテーション学院 卒業
- 1977年
- 兵庫県社会福祉事業団玉津福祉センター附属中央病院 入職
- 1984年
- 国立療養所近畿中央病院附属リハビリテーション学院 入職
- 1985年
- 一般社団法人日本作業療法士協会 理事
- 1994年
- 兵庫県立総合リハビリテーションセンター中央病院 入職
- 2006年
- 兵庫県立西播磨総合リハビリテーションセンター
リハビリテーション西播磨病院 リハビリ療法部部長 - 2009年
- 一般社団法人日本作業療法士協会 会長
- 2010年
- 兵庫県立総合リハビリテーションセンター中央病院リハビリ療法部部長
- 2015年
- 一般社団法人日本作業療法士協会 会長(常勤役員)
- 2017年
- リハビリテーション専門職団体協議会 代表