バランス機能テストについて
公開日:2020.01.27 更新日:2023.04.28

バランス機能はさまざまな疾患や状態で低下する
脳卒中や脊髄障害、末梢神経障害などの神経系疾患、前庭迷路系の疾患、下肢の変形性関節症などの整形外科疾患などに加えて、内部障害などによって安静を強いられた後などでもバランスは低下することが一般的です。
特に高齢者においては、筋力低下などの加齢による機能低下、認知機能の低下などが影響して、バランス機能は低下しやすくなります。
バランス機能の低下は転倒を生じ、それによって骨折することも少なくありません。高齢者において特に下肢の骨折は、移動能力や活動量が低下し、肺炎や誤嚥なども発生しやすくなり、亡くなる場合もあります。
また、転倒時の頭部等への衝撃で直接死亡することもあるため、バランス機能を維持・向上することはとても重要です。
日本の死因順位は、多い順で悪性新生物、心疾患、老衰、脳血管疾患、肺炎で、6位に転倒死を含む不慮の事故となっています。この不慮の事故の要因は主に窒息、転倒・転落、溺死、交通事故の4つに分けられ、つまずいて転倒して死亡するという死因が不慮の事故の中で最も多く、その数は交通事故よりも多いことが分かっています。
バランス機能を維持・向上するためにも、転倒を予防するためにも、バランス機能を測ることが必要です。そのためさまざまな評価方法が開発され、多くの病院や施設、地方自治体、介護予防事業等で使用されています。
過去問題【理学療法士】
第54回 午前 第26問
検査結果を表に示す。
6か月前と比べてバランス機能の低下を示すのはどれか。
| 検査項目 | 6か月前 | 現在 | |
|---|---|---|---|
| 1 | FBS | 47点 | 33点 |
| 2 | TUG | 25秒 | 9秒 |
| 3 | 10m歩行時間 | 45秒 | 12秒 |
| 4 | 片脚立位時間 | 10秒 | 55秒 |
| 5 | Functional Reach Test | 6 cm | 20 cm |
解答と解説
正解:1
■解説
バランス機能とは
身体の形の均整が取れている場合や、左右対称的な場合などにも「バランスがいい」と表現されることがあるように、「バランス」とは、形態的なバランスを意味することがあります。しかしここでは、生体力学的な平衡状態の意味でバランス機能を扱います。
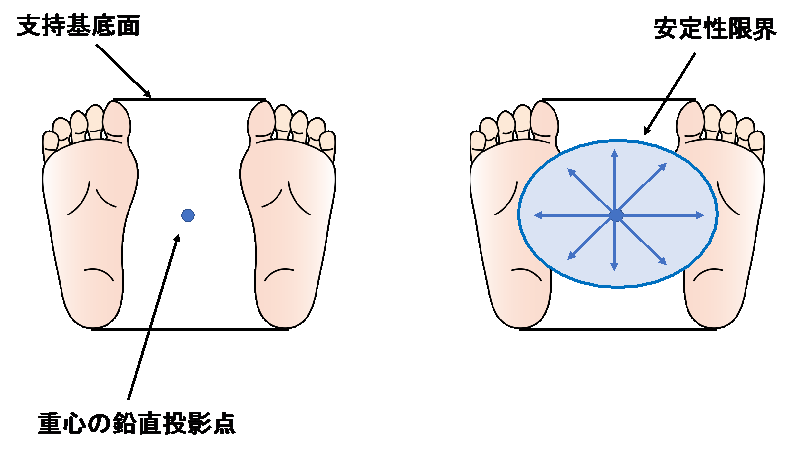
バランス機能は、支持基底面に対して重心を制御する能力で、姿勢安定性ともいわれます。支持基底面とは支持面(床)と接触している境界で囲まれた範囲で、立位では図1左のように両足で囲まれた範囲となります。足を閉じた閉脚は支持基底面が狭く、足を開いた開脚では支持基底面は広くなります。身体の重心の鉛直投影点が支持基底面内にある場合には倒れませんが、支持基底面の外へ移動すると倒れるか、支持基底面を変更させる必要があります。
支持基底面の中で重心の位置をいろいろな方向へ移動させることができます(図1右)。しかし、重心を移動させすぎると支持基底面を変更する必要が生じます。この支持基底面を変更せずに重心を移動できる範囲を安定性限界といい、この範囲が広いほど、バランス機能は良好と解釈できます。
図1 支持基底面と重心の位置、および安定性限界
バランス機能に影響する身体的要因には、感覚系、神経筋系、筋骨格系、認知機能などがあります。感覚系として、視覚、体性感覚、前庭系の役割が重要です。また、認知機能としては、予期能力、予測能力、環境適応能力が重要です。
また、バランス機能は姿勢を制御する目的によって分類されます(表2)。静的姿勢制御は、座位や立位などの姿勢の保持で、静的バランスともいわれます。外乱負荷応答とは、人に押される場合や、床が揺れるなどの外力に対する反応です。さらに、手足などの身体一部の運動と支持基底面内の重心の移動があり、歩行などは支持基底面の移動を伴うバランス機能です。外乱負荷応答以下を動的バランスともいいます。
表1 バランスの分類
| 目 的 | 例 |
|---|---|
| 静的姿勢制御 | 座位保持、立位保持 |
| 外乱負荷応答 | 押される、床が揺れる |
| 身体一部の運動 | 手をあげる、上を向く |
| 重心の移動 | 体重移動、前へ手を伸ばす |
| 支持基底面の移動 | ステップ、歩行 |
Functional Balance Scale (FBS)
FBSは、14項目の静的および動的バランス課題で構成されています。それぞれの項目で、介助の有無や動作遂行能力の状態を各項目0~4点の5段階で点数づけされ、合計点数は56点満点。得点が高いほどバランス機能が良好であると解釈されます。この問題では47点から33点に減点していますので、バランス機能は低下したことを示します。
表2 Functional Balance Scale (FBS)
1.座位からの立ち上がり
2.支持なしでの立位
3.支持なしでの座位
4.立位からの着座
5.移乗
6.閉眼での支持なし立位
7.支持なしでの閉脚立位
8.上肢の前方リーチ
9.床からの物品の拾い上げ
10.左右の肩越しに後ろを振り返る
11.360°の方向転換
12.踏み台への足部接触
13.タンデム立位
14.片脚立位
Timed Up and Go Test (TUG)
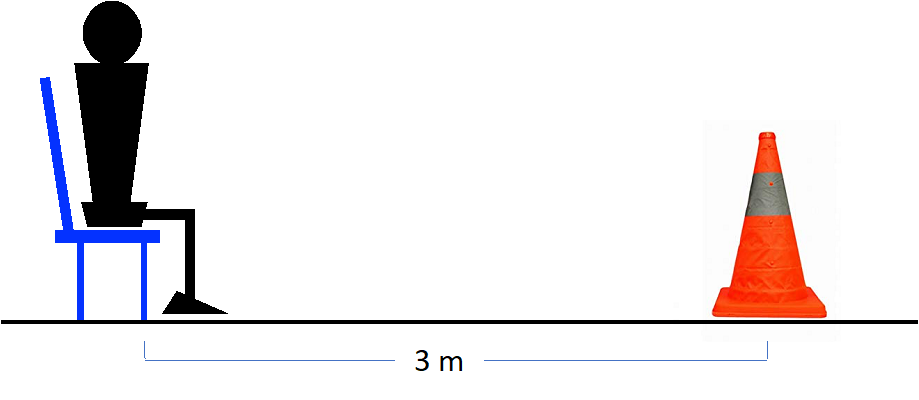
TUGは、椅子に腰掛けた座位からの立ち上がり、3 mの歩行、方向転換、3 mの歩行、着座の連続した動作に要する時間を測定します。短時間で可能なほど、バランス機能が良好であると解釈されます。この問題では25秒から9秒へと短時間で可能になっていますので、バランス機能は向上したことを示します。
図2 Timed Up and Go Test (TUG)
10m歩行テスト
通常3m程度の助走路を設けて、10mの距離をできるだけ早く歩行し、その時の時間と歩数を測定します。その測定値から歩行速度、歩幅、歩行率を計算します。10mの歩行時間が短いほど、バランス機能が良好であると解釈されます。この問題では45秒から12秒へと歩行速度が速くなっていますので、バランス機能は向上したことを示します。
図3 10m歩行テスト
片脚立位時間
片脚で立っていられる時間を測定します。通常は腰に手をあて、片方の下肢を浮かして立位を保持し、浮かした側の下肢が地面に着くまで、手が腰から離れるまで、あるいは倒れそうになるまでの時間を測定します。
時間が長いほど、バランス機能が良好であると解釈されます。この問題では10秒から55秒へと時間が長くなっていますので、バランス機能は向上したことを示します。
図4 片脚立位

Functional Reach Test
Functional Reach Testは、立位で足部を動かさずに前方へリーチして、その距離を測定します。前方へ重心を移動できる能力の指標で、距離が長いほど、バランス機能が良好であると解釈されます。この問題では6cmから20cmへ距離が伸びていますので、バランス機能は向上したことを示します。
図5 Functional Reach Test
実務での活かし方
バランス機能は転倒リスクのひとつであるため、特に高齢者においては重要です。ただ、バランス機能のみが転倒リスクではなく、さまざまなリスクがあるため、幅広くリスクを捉えることが大切です。
転倒リスクは外的要因と内的要因に分けられます。外的要因は、生活の環境上の問題です。室内の敷居などの段差、すべりやすい床、手すりのない階段や玄関、浴室などが代表的な外的要因です。
そのほかにも照明の暗さ、ベッドや椅子の高さ、庭や家の周囲の不整地など多くの外的要因が存在します。そのため、自宅、病院、施設等、居住する環境によって具体的にリスクを洗い出すことが重要です。
内的要因は、病気、加齢による筋力低下、視力障害、さまざまな身体機能とそれらの複合によるバランス機能の低下があります。また、薬の副作用によるふらつきやめまい、眠気、意欲の低下なども重要なリスクです。
これらの外的要因と内的要因が組み合わさることで、転倒リスクがより高まるため、転倒予防には、外的要因と内的要因の両者を考慮することが重要です。
筋力トレーニングと同時にバランストレーニングは内的要因を軽減するために重要ですが、同時に、住環境の整備や適切な靴・履物の選択、杖や歩行器などの歩行補助具の使用など、外的要因への対処も必要です。
[関連記事]
Oberテスト(オーバーテスト)とは?腸脛靭帯症候群を例に解説
改訂水飲みテスト(MWST)とは?摂食嚥下機能のスクリーニングテスト(評価)について

臼田 滋
群馬大学医学部保健学科理学療法学専攻 教授
群馬県理学療法士協会理事
理学療法士免許を取得後、大学病院で勤務し、理学療法養成校の教員となる。
小児から高齢者までの神経系理学療法が専門。
他の記事も読む
- 生活期における言語聴覚療法
- 子どもの発達障害支援と作業療法のポイント
- 下部尿路症状における尿失禁と行動療法
- 高齢者のCOPDに対する適切な患者指導
- 言語聴覚療法における廃用症候群への対応について
- 赤ちゃんの座位発達段階について
- 糖尿病患者に対する適切な運動療法
- 心臓疾患の患者さんに対するリハビリテーション
- 失語症の訓練計画 立案のポイントは?
- 二分脊椎と脊髄係留症候群について
- 進行性難病のADL支援 筋萎縮性側索硬化症(ALS)
- 言語聴覚療法におけるパーキンソン病への対応
- 作業療法に役立つ「手指動作の発達プロセス」をおさらい
- 言語聴覚療法における地誌的見当識障害の評価・介入
- 腰部脊柱管狭窄症の運動療法
- 高齢者の大腿骨近位部骨折とリハビリテーション
- 大人の発達障害と作業療法
- 言語聴覚療法における記憶障害の評価・介入
- 重症筋無力症の治療とリハビリテーション
- 高次脳機能障害の作業療法