下部尿路症状における尿失禁と行動療法
公開日:2024.03.13 更新日:2024.03.15

文:臼田 滋(理学療法士)
群馬大学医学部保健学科理学療法学専攻 教授
下部尿路症状(LUTS)の概要
泌尿器系の膀胱と尿道で構成される部分を「下部尿路」といい、その機能を下部尿路機能、その機能に障害のある状態が「下部尿路障害」(lower urinary tract dysfunction: LUTD)です。下部尿路障害で見られるさまざまな症状を「下部尿路症状」(lower urinary tract symptoms: LUTS)といいます。
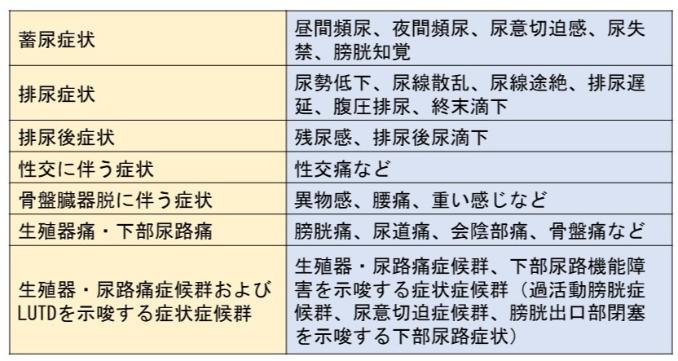
下部尿路機能は排尿機能ともいい、膀胱に尿を溜めておく蓄尿機能と、膀胱から尿を排泄する排尿機能に主に分けられ、LUTSは2002年に国際禁制学会(International Continence Society: ICS)により表1に示すように分類されました。特に蓄尿症状、排尿症状、排尿後症状が重要です。
表1 下部尿路症状(LUTS)の主な分類
排尿の仕組みと尿失禁
正常な場合、100-200ml程度の尿が膀胱に溜まると尿意を感じられ始め、400ml位まで排尿を我慢し、蓄尿できます。尿意がある状態では、随意的に、短時間でスムーズに排尿することができます。 蓄尿時には交感神経が作用して、膀胱の筋を弛緩させ、膀胱の出口(尿道)の尿道括約筋を収縮させて、尿が出ないようにコントロールします。トイレに行き、排尿できる状態になると、脳が排尿を止めていた抑制を解除し、副交感神経が作用して、膀胱の筋を収縮させ、尿道括約筋を弛緩させて、排尿をおこないます。
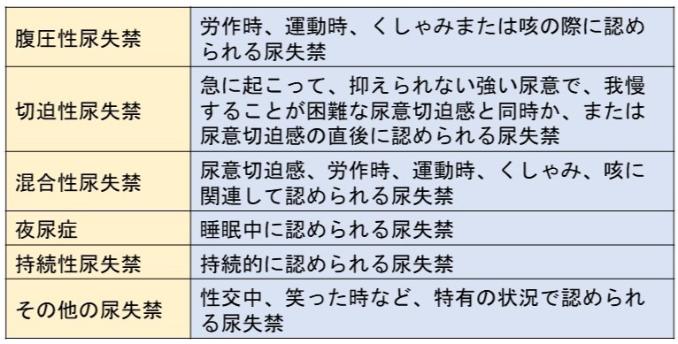
蓄尿の際に、尿が不随意に漏れてします症状が尿失禁です。尿失禁は、ICSでは表2のように分類されます。
表2 尿失禁の分類
尿失禁の原因
尿失禁の原因は、以下のようにさまざまであり、複数の原因が関連していることも多いことが特徴です。
・尿道括約筋や骨盤底筋の筋力低下
・下部の尿路の閉塞
・膀胱壁の筋のけいれんや活動の亢進:過活動膀胱
・膀胱壁の筋の筋力低下
・尿量の増加
・機能的な問題:脳卒中や認知症などの神経系の疾患を伴う場合
など
尿失禁は多くの対象に認められ、年齢とともに増加する傾向にあります。
なかでも「腹圧性尿失禁」は、男性よりも女性に多く認められます。
代表的な原因は、骨盤底筋の機能低下で、特に女性では、出産、ホルモンの減少、肥満、喘息などでの強いいきみなどで骨盤底筋の筋力が低下します。
「切迫性尿失禁」の原因は、脳卒中、パーキンソン病、脊髄損傷などの神経因性と、男性の前立腺肥大、女性の子宮脱や膀胱がんなどの非神経因性の場合がありますが、原因が特定できない場合もあります。
脳、脊髄の中枢神経系、または脊髄から膀胱に至る末梢神経系の障害で、膀胱や尿道の機能が障害され、排尿が障害された状態を「神経因性膀胱」といいます。脊髄の仙髄の排尿中枢よりも上位の神経による障害が「核上型神経因性膀胱」で、排尿反射の抑制が低下し、排尿反射が過敏に作用して、膀胱が不随意に収縮して、排尿されてしまう状態です。仙髄の排尿中枢よりも下位の障害が「核下型神経因性膀胱」で、排尿反射が起こりにくくなり、膀胱の収縮が不十分で、排尿が困難となります。
統計で見る下部尿路症状
下部尿路症状に関するカナダ、ドイツ、イタリア、スウェーデン、イギリスの5カ国の18歳以上を対象とした大規模な調査(Irwin DE, et al.: Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries: results of the EPIC study. Eur Urol 50(6): 1306-1314, 2006)の結果を図に示します。
何らかの下部尿路症状を有する割合は、男女ともに6割程度でした。蓄尿症状は男性で約5割、女性で約6割に認められ、排尿症状は男性で約25%、女性で約2割と、男女間でその割合が異なり、蓄尿症状は女性に多く、排尿症状は男性に多く認められました。男女ともにいずれの症状も年齢とともに割合が増えています。
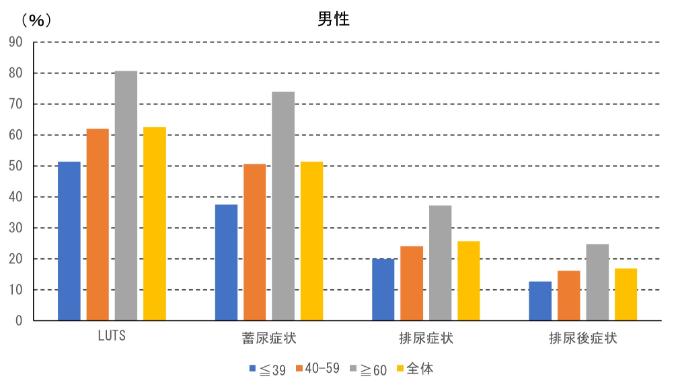
図1 男性の下部尿路症状を有する割合(Irwin DE, et al.: Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries: results of the EPIC study. Eur Urol 50(6): 1306-1314, 2006のデータより作成)
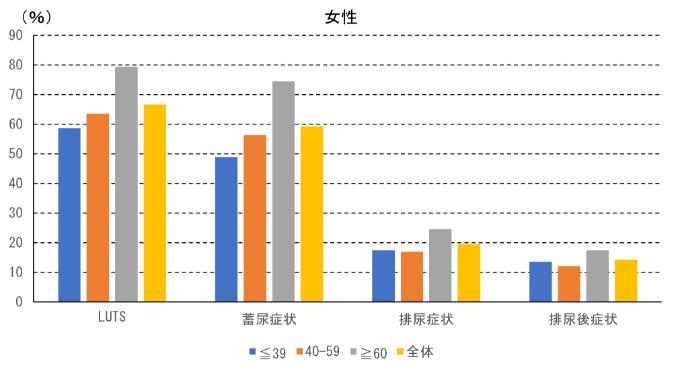
図2 女性の下部尿路症状を有する割合(Irwin DE, et al.: Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries: results of the EPIC study. Eur Urol 50(6): 1306-1314, 2006のデータより作成)
尿失禁については、男性で約5%、女性で約13%と女性に多く、女性の尿失禁の約半数が腹圧性尿失禁でした。男女ともに年齢とともに割合が増加傾向でした。
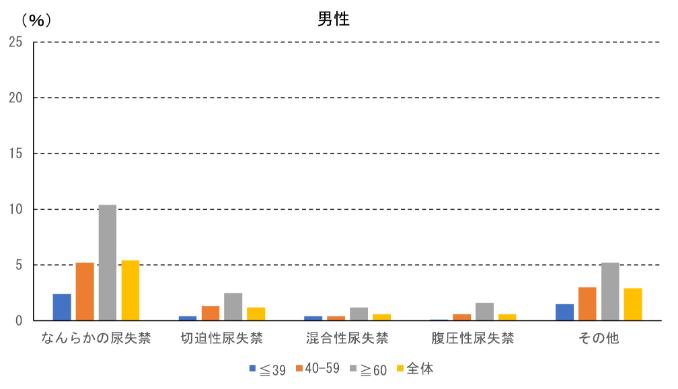
図3 男性の尿失禁を有する割合(Irwin DE, et al.: Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries: results of the EPIC study. Eur Urol 50(6): 1306-1314, 2006のデータより作成)
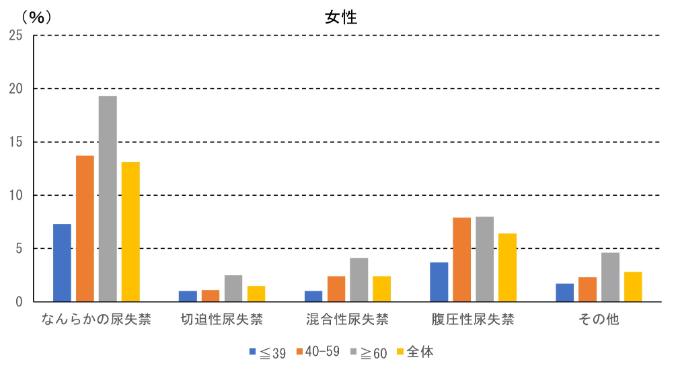
図4 女性の尿失禁を有する割合(Irwin DE, et al.: Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries: results of the EPIC study. Eur Urol 50(6): 1306-1314, 2006のデータより作成)
日本でおこなわれた40歳以上を対象とした調査(本間之夫、他:排尿に関する疫学的研究、日本排尿機能学会誌 14(2):266-277、2003)の結果を図に示します。蓄尿症状である尿意切迫感は男性の約15%、女性の約12%に認められ、切迫性尿失禁は男性の約7%、女性の約10%でした。腹圧性尿失禁は、男性では約3%でしたが、女性では約12%と、女性の方がその割合が多く認められています。
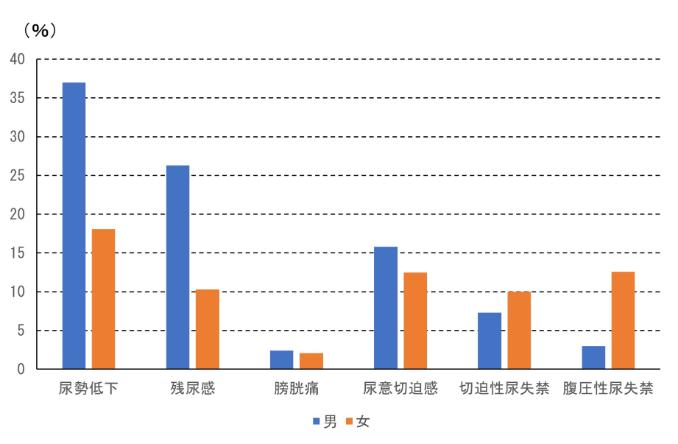
図5 日本の下部尿路症状を有する割合(本間之夫、他:排尿に関する疫学的研究、日本排尿機能学会誌 14(2):266-277、2003のデータより作成)
尿失禁の治療方法
尿失禁は、外出を控えたり、身体活動や社会的活動が減少したりと、QOLの低下にも影響する解決すべき重要な症状です。治療や対応は、具体的な減少や症状、原因によって異なりますが、一般的には、行動療法、薬物療法、電気・磁気刺激療法、女性の腹圧性尿失禁に対する手術療法(尿道スリング手術、膀胱頸部挙上術など)がおこなわれます。
行動療法は、生活指導(減量、身体活動の増加、禁煙、飲水制限、便秘の改善など)、骨盤底筋トレーニング(pelvic floor muscle training: PFMT)、膀胱訓練などです。
尿失禁、特に腹圧性尿失禁に関する国家試験問題を解説します。
《問題》腹圧性尿失禁で正しいのはどれか。
【理学療法士】第58回 午前41
腹圧性尿失禁で正しいのはどれか。
<選択肢>
- 1. 痩身に多い。
- 2. 男性に多い。
- 3. 膀胱の収縮を伴う。
- 4. 持続的に失禁が生じる。
- 5. 骨盤底筋体操は有効である。
解答と解説
正解:5
腹圧性尿失禁について、ここまでの説明をおさらいしながら解説します。
腹圧性尿失禁は労作時、運動時や、咳、くしゃみなどの腹圧が加わった際に生じる不随意な排尿・尿失禁です。そのため、持続的に生じる尿失禁ではありません。
妊娠や出産、加齢の伴って生じる骨盤底筋群などの結合組織の脆弱化が主な原因です。正常では、蓄尿の際は、膀胱の筋が弛緩し、尿道は尿道括約筋の活動により収縮しているため、尿は排泄されません。尿道の支持組織が弛緩していると、腹圧が加わると、尿道が下方へ下垂して、尿道括約筋の作用が低下し、さらに尿道括約筋の機能不全も影響すると、排尿してしまいます。膀胱の収縮は伴わず、尿道の収縮が不十分なことが主な原因です。
妊娠や出産、骨盤底の筋や組織の弱体に加えて、子宮筋腫などによる膀胱の圧迫、閉経による女性ホルモンの欠乏などがその原因であり、男性よりも女性に多い尿失禁です。肥満や喫煙、便秘、尿量の増加なども関連すると指摘されています。
腹圧性尿失禁を有する女性は、有しない女性と比較して、骨盤底筋群の筋力、安静時と収縮時の筋厚、筋の体積が低値であることが報告されており、骨盤底筋群の筋力を向上させる運動が有効とされています。
PFMTを実施する上で、骨盤底筋群の正しい収縮方法の理解が重要です。骨盤底筋群の位置や働きは分かりにくいため、イラストを用いたり、直接骨盤底筋群を触ったりしながら、具体的にイメージできるように練習をおこないます。背臥位、四つ這い位、座位、立位などさまざまな姿勢で実施します。「便を肛門で切るように」、「お小水を我慢するように」などの具体的な言い方で説明します。持続的な収縮と瞬発的な収縮を組み合わせて実施します、骨盤底筋群を3-10秒間収縮させて、その後に3回の瞬発的な収縮をおこない、これを10回1セットとして、1日1セット程度おこないます。できるだけ毎日実施することが重要で、3~4ヶ月ほどで効果が見られるようになります。
実務での活かし方~LUTSの行動療法~
女性のLUTSに対する行動療法のエビデンスについて、尿失禁を中心に、最近のガイドラインの内容の要約を紹介します。
日本排尿機能学会/日本泌尿器科学会編:女性下部尿路症状診療ガイドライン(第2版)、RichHill Medical、2019(推奨グレードA:おこなうよう強く勧められる、推奨グレードB:おこなうよう勧められる、推奨グレードC:おこなうよう勧めるだけの根拠が明確でない、C1:行ってもよい、C2:おこなうよう勧められない、推奨グレードD:おこなわないように勧められる)
◯体重減少(推奨グレードA)
食事と運動療法による体重減少により、対照に比べて有意に尿失禁が減少します。
◯身体活動(推奨グレードC1)
エビデンスは十分ではありません。
◯禁煙(推奨グレードC1)
禁煙の有効性について無作為化比較対照試験はありません。
◯飲水制限(推奨グレードC1)
明確なエビデンスはない。飲水指導は、他の行動療法と組み合わせておこなわれることが多いです。
◯便秘の改善(推奨グレードC1)
便秘の改善の有効性についてのエビデンスはありません。
◯骨盤底筋トレーニング(推奨グレードA)
腹圧性尿失禁に対する有効性を支持する無作為化比較対照試験は多く、切迫性尿失禁、混合性尿失禁にも有効です。
◯妊婦または産後に対する骨盤底筋トレーニングの尿失禁予防効果(推奨グレードB)
尿失禁のある女性については、尿失禁の悪化の予防効果があるが、尿失禁のない女性を含めた場合には、対照に対する優越性が認められないという報告があります。
◯フィードバックあるいはバイオフィードバックを用いた骨盤底筋トレーニング(推奨グレードB)
多数の小規模な無作為化比較対照試験による報告があります。
このように、腹圧性尿失禁は女性に多く認められますが、専門的な指導による骨盤底筋群トレーニングなどの行動療法には一定の効果が認められており、骨盤底に対するリハビリテーションのさらなる普及が求められています。
男性では、前立腺がんに対する前立腺全摘除術の術後に骨盤底筋群の機能障害を認め、尿失禁の症状が続く患者が多く、男性に対する骨盤底筋群トレーニングも必要であり、そのエビデンスも充実しつつあります。

臼田 滋
群馬大学医学部保健学科理学療法学専攻 教授
群馬県理学療法士協会理事
理学療法士免許を取得後、大学病院で勤務し、理学療法養成校の教員となる。
小児から高齢者までの神経系理学療法が専門。
他の記事も読む
- 生活期における言語聴覚療法
- 子どもの発達障害支援と作業療法のポイント
- 高齢者のCOPDに対する適切な患者指導
- 言語聴覚療法における廃用症候群への対応について
- 赤ちゃんの座位発達段階について
- 糖尿病患者に対する適切な運動療法
- 心臓疾患の患者さんに対するリハビリテーション
- 失語症の訓練計画 立案のポイントは?
- 二分脊椎と脊髄係留症候群について
- 進行性難病のADL支援 筋萎縮性側索硬化症(ALS)
- 言語聴覚療法におけるパーキンソン病への対応
- 作業療法に役立つ「手指動作の発達プロセス」をおさらい
- 言語聴覚療法における地誌的見当識障害の評価・介入
- 腰部脊柱管狭窄症の運動療法
- 高齢者の大腿骨近位部骨折とリハビリテーション
- 大人の発達障害と作業療法
- 言語聴覚療法における記憶障害の評価・介入
- 重症筋無力症の治療とリハビリテーション
- 高次脳機能障害の作業療法
- アルツハイマー型認知症に合併する言語症状