糖尿病患者に対する適切な運動療法
公開日:2024.01.31

文:臼田 滋(理学療法士)
群馬大学医学部保健学科理学療法学専攻 教授
目次
増加する糖尿病患者に対するサポートの必要性
糖尿病の患者の増加は、世界的な問題であり、高齢者だけでなく、子供や若者でもその増加が問題となってきています。糖尿病は血中の高血糖の状態であり、その高血糖により直接的な症状を示しますが、それ以上に、慢性的な高血糖の状態による、微小血管、大血管の障害による合併症や、足趾壊死やそれによる下肢切断など、さまざまな重篤な状態をもたらす危険があり、その予防や早期発見・治療が重要です。また、その原因に生活習慣が大きく関わっているため、個別的な行動変容を含むサポートが必要となります。
糖尿病の現状
糖尿病は、血中の血糖値が高い状態が慢性的に続く病気で、血中のブドウ糖の肝臓や骨格筋細胞への取り込みを促すインスリンの分泌不足・異常により生じます。エネルギーの過剰摂取や日常の活動量の不足などから肥満者が増加し、糖尿病患者やその予備群が増加していることは世界的な問題です。
日本の糖尿病患者推計人数の推移を図1に示します。糖尿病が強く疑われる者の人数は、年々増加しています。糖尿病の可能性を否定できない者の人数は、2007年まで増加傾向でしたが、その後減少しています。2016年の糖尿病が強く疑われる者が約1000万人、糖尿病の可能性を否定できない者の人数も約1000万人で、合計すると約2000万人と、国民の4人に1人と深刻な状況です。年代別の糖尿病患者推計人数を図2に示します。高齢になるほどその人数は明らかに多く、70歳以上では、強く疑われる者と可能性を否定できない者の合計は約1000万人です。
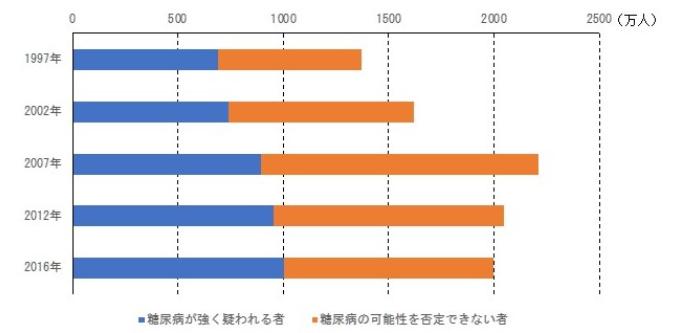
図1 糖尿病患者推計人数の推移 (平成30年版厚生労働白書より作成)
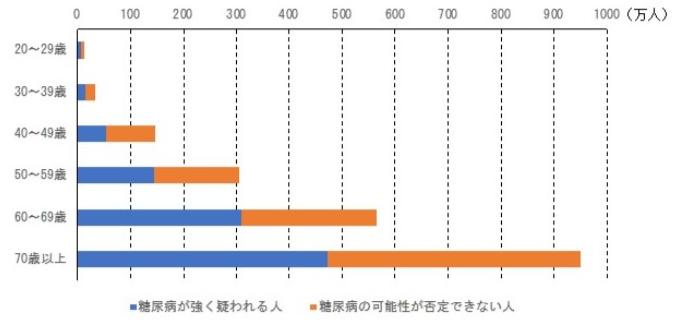
図2 年齢階級別の糖尿病患者数の推計人数(2016年) (平成30年版厚生労働白書より作成)
糖尿病の診断
糖尿病の診断は、慢性的な高血糖を確認し、さらに症状や臨床所見、家族歴、体重歴などを参考に総合的に判断され、以下のいずれかが用いられます。
1.糖尿病型を2回確認する(1回は血糖値を確認する)
(1)空腹時血糖値≧126 mg/dL
(2)ブドウ糖負荷試験2時間値血糖値≧200 mg/dL
(3)随時血糖値≧200 mg/dL
(4)HbA1c≧6.5% (HbA1c:ヘモグロビンとブドウ糖が結合した糖化ヘモグロビンの一種)
別の日に行った検査で2回以上糖尿病型が認められれば、糖尿病と診断。
ただし、HbA1cの反復検査ではなく、1回はいずれかの血糖値で糖尿病型を確認。
同一採決で血糖値とHbA1cがそれぞれ糖尿病型を認めれば、糖尿病と診断。
2.血糖値での糖尿病型の1回の確認と以下の慢性高血圧症状を認めれば、糖尿病と診断
・糖尿病の典型的症状:口渇、多飲、多尿、体重減少
・糖尿病網膜症
3.過去に糖尿病と診断された証拠がある場合
糖尿病の病態と病型
糖尿病の治療目的は、糖尿病の慢性合併症の予防と治療です。そのため、糖尿病の診断では、慢性合併症を生じる可能性の高い慢性高血糖の患者を識別し、早期に治療を介することが求められます。
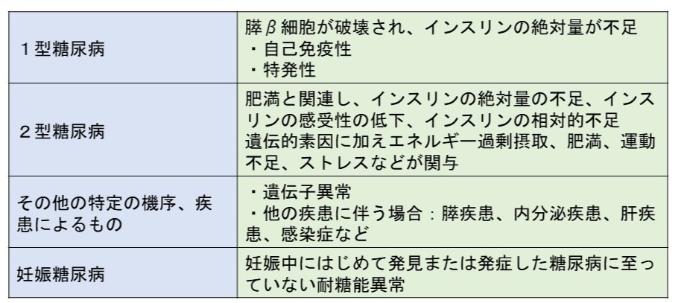
糖尿病はその原因や状態から、表1のように病態・病型が分類されます。1型糖尿病は、児童期に突然発症することが多く、治療としてインスリン注射が必須となります。糖尿病患者の多くは2型糖尿病で、成人期に徐々に発症することが多く、生活習慣への関与が重要です。妊娠糖尿病では、妊娠中の明らかな糖尿病や糖尿病合併妊娠は含めません。
表1 糖尿病の分類
糖尿病の初期はほとんど自覚症状がありません。高血糖が持続すると、口渇、多飲、多尿という典型的な症状が出現します。血中の血糖値が上昇し、尿糖の尿中排泄量が増加すると、尿の浸透圧が上昇し、尿細管の再吸収が減少して、多尿となります。さらに血液中の浸透圧も上昇し、悪化すると口渇を感じ、そのために多飲となります。
これらは、血中の血糖値が高い状態を直接反映した症状のため、治療で血糖値が低下すると症状は消失します。血糖値がさらに高値になると、意識障害や重篤な糖尿病性昏睡などとなることもあります。
これらの症状に加えて、慢性期合併症が臨床上重要な問題となります。
糖尿病の三大合併症
以下の三大合併症は、微小血管障害によって生じます。
(1)糖尿病性網膜症
網膜の毛細血管の閉塞、毛細血管瘤、網膜内出血などにより視力が低下した状態となります。毛細血管瘤や毛細血管からの血液の漏出、タンパク質や脂質の網膜の沈着などの状態が単純網膜症です。進行すると毛細血管が閉塞し、その周囲の微小血管が拡張、蛇行などの異常を示す増殖前網膜症となります。さらに進行すると、酸素を補うために網膜に新生血管が生じます。新生血管は壊れることで硝子体出血を生じたり、新生血管の周りに増殖膜が生じたりして、それが網膜は引っ張ることで網膜剥離となり、失明の原因となります。
このような進行した状態が増殖網膜症です。増殖網膜症での積極的な運動は、急激な血糖値の低下に伴い、網膜病変が進行することがあるため、禁忌です。
(2)糖尿病性神経障害
神経周囲の微小血管の障害によって生じる神経障害です。痛覚や温痛覚を司る小径線維に症状が起こりやすく、手足の感覚障害、しびれ、自律神経障害による起立性低血圧などを生じます。特に足部の感覚障害は、立位バランス低下や転倒の原因となるだけでなく、足部の感染、壊疽を予防するためにも重要です。
(3)糖尿病性腎症
腎臓の微小血管障害によって発症します。また、腎臓からのホルモン(レニン)の分泌や濾過機能の低下による血液量の増加などのために、高血圧となることも多いです。進行すると腎不全となり、血液透析が必要となります。三大合併症のなかで最も遅く出現しますが、寿命に大きな影響を与えます。
大血管においても、慢性的な高血糖により、血管壁が傷つき、コレステロールが蓄積し、動脈硬化となります。このような大血管合併症としては、虚血性心疾患、脳梗塞、閉塞性動脈硬化症があります。また、その他の合併症として、皮膚合併症、免疫不全、創傷治癒遅延、足趾壊疽(下肢切断になることも多い)、肝機能障害などの合併症を生じ、患者のQOLに重大な影響をもたらします。
糖尿病の治療
治療の目標は、高血糖による代謝異常を改善することに加えて、合併症の発症や悪化を予防することです。その治療は、分類や重症度(進行度)によって異なりますが、主な治療は以下の通りです。
(1)薬物療法
・インスリン分泌促進作用薬
・インスリン抵抗性改善薬
・糖吸収、排泄調節薬
・インスリン療法
(2)食事療法
(3)運動療法
以下に、糖尿病患者に対する運動療法に関する国家試験問題を解説します。
《問題》2型糖尿病の運動療法で正しいのはどれか。
【理学療法士】第58回 午前17
75 歳の男性。 2型糖尿病でインスリン療法中。腎症、高血圧症および増殖前網膜症を合併しており、週3回血液透析と理学療法のため外来通院している。運動療法で正しいのはどれか。
<選択肢>
- 1. 透析日の運動は禁忌である。
- 2. HbA1cの値で運動強度を決定する。
- 3. 運動前に口渇が改善するまで飲水を促す。
- 4. 倦怠感を訴えるときは低血糖症状の可能性がある。
- 5. 運動療法の主目的はインスリン分泌能の改善である。
解答と解説
正解:4
1.血液透析と運動療法
糖尿病性腎症に対する血液透析患者に対する運動療法は、非透析日、透析前、透析中などに、患者の状態に合わせて実施します。運動療法の内容は、有酸素運動、レジスタンストレーニング、バランストレーニングなどです。透析中でも、ストレッチングや低強度の有酸素運度、レジスタンストレーニングなどを実施します。透析中の実施時期は、開始30分後から透析の前半の時間帯とし、透析後半や透析終了直後は避けます。そのため、透析日の運動は禁忌ではありません。
2.運動強度の決定
運動強度の指標は、一般的な運動療法と同様に自覚的運動強度や心拍数です。HbA1cの値で運動強度を決定しません。
HbA1cは、糖尿病の重要な指標です。血糖値は、1日のなかでも変動するため、1回の値だけでは、全体的に高血糖なのかを判断できません。しかし、高血糖が続くと、それに応じて糖化ヘモグロビンの割合も多くなります。赤血球の寿命は約120日のため、HbA1cは、最近数ヶ月間の平均的な血糖値が反映されます。
前述しましたように、糖尿病性網膜症の増殖網膜症の患者に対しては、積極的な運動は禁忌です。他の合併症の状態によっても、運動強度を個別に決定する必要があります。
3.口渇に対する対応
口渇は多尿による脱水状態のために生じる高血糖を反映した症状であるため、基本的には血糖値のコントロールが重要です。加えて、こまめに水分補給することも重要で、一度に多量の飲水をしても、尿として排泄されてしまいます。また、ジュースなどの清涼飲料水は糖分を多く含むため、水やお茶を飲むようにします。
糖尿病性ケトアシドーシスの場合には、補液や電解質の補正を行うことが重要で、多量の飲水は電解質のバランスを崩すため、飲水を制限する必要があります。
また運動前、運動中などに適度に水分を補給することは重要ですが、運動前の多量の飲水後に高強度の運動を行うと、嘔吐などを生じることもあるため、避けた方が良いでしょう。
そのため、口渇が改善するまでの飲水する水分量によって異なりますが、一般的に多量の飲水は避けることが望ましく、飲水する際には、少量ずつ飲水するように心がけます。
4.低血糖症状
薬物療法、食事療法、運動療法などによって血糖値が低下しますが、低下しすぎてしまい、低血糖発作を引き起こすことがあります。
血糖値が60mg/dLより低下すると、自律神経症状として、空腹感、倦怠感、冷や汗、動悸、震え、吐き気、頭痛などの症状が出現します。さらに低下して45mg/dL以下になると、中枢神経症状として、眠気、脱力感、めまい、混乱、見当識の低下、視力低下などとなり、さらに低下すると、けいれん、異常行動、意識障害、昏睡となります。
低血糖の症状が出現した場合には、早急に血糖値を上げる対処が必要で、ブドウ糖、砂糖、ブドウ糖を含む清涼飲料水などを摂取して、安静にします。
5.2型糖尿病に対する運動療法の目的
2型糖尿病患者における定期的な運動の主な目的は、耐糖能の改善、インスリン感受性の亢進、血糖値・HbA1cの減少、インスリン必要量の減少です。1型および2型糖尿病患者においては、心血管疾患リスク因子(高脂血症、高血圧、肥満など)の改善も期待されます。インスリン分泌能の改善は目的ではありません。
実務での活かし方~糖尿病患者の運動療法~
高齢者の糖尿病患者に対する運動療法のエビデンスについて、最近のガイドラインの要約を紹介します。 日本老年医学会、日本糖尿病学会編:高齢者糖尿病診療ガイドライン2023、南江堂、2023 (推奨グレードA:強い推奨、推奨グレードB:弱い推奨、推奨グレードU:推奨するだけの根拠が明確でない)
●運動療法はどのように行うか?
・有酸素運動、レジスタンス運動、バランス運動、ストレッチングおよびこれらを組み合わせたマルチコンポーネント運動
・筋量の減少が生じやすいため、レジスタンス運動が有効
・バランス運動は他の運動と組み合わせることで、生活機能の維持・向上や転倒予防に有用
●運動療法は血糖コントロール、脂質異常、高血圧、体組成、身体機能、生命予後の改善に有効か?
・血糖コントロール、脂質異常、高血圧の改善に有効(推奨グレードA)
・運動療法は下肢筋力の増強、レジスタンス運動は筋力の増強、有酸素運動はBMIの低下と脂肪量の減少に有効(推奨グレードA)
・運動療法は転倒関連の身体機能改善に有効、マルチコンポーネント運動も有効(推奨グレードA)
・身体活動を含む運動量の増加は死亡率を低下させる(推奨グレードB)
●運動療法は認知機能、ADL、うつやQOLの改善に有効か?
・有酸素運動、レジスタンス運動、両者を組み合わせた運動療法は認知機能の改善に有効(推奨グレードA)
・ADL、うつやQOLの改善に有効(推奨グレードB)
●運動療法と食事療法や社会活動などの多因子の組み合わせによる介入は有効か?
・フレイル・プレフレイルの患者に対する栄養状態を適正に保つ食事療法とレジスタンス運動は身体機能の改善に有効(推奨グレードB)
・減量を目的とした食事療法と運動療法は身体機能、うつ、QOL、尿失禁、フレイル、健康寿命の改善には有効であるが、認知機能は有意な変化を認めず、体重減少によって骨密度が低下し、脆弱性骨折が増加(推奨グレードU)
●運動療法を開始する前にどのような医学的評価(メディカルチェック)が必要か?
・網膜症、腎症、神経障害などの合併症、併存疾患、運動器の異常の評価
・転倒歴、バランス能力や身体機能を評価し転倒リスクを評価
・低血糖が危惧される薬剤を使用している場合、運動療法中の低血糖に注意
以上のように、高齢者の糖尿病患者の運動療法は、さまざまな効果が検証されており、全般的に推奨されます。運動の種類や方法、運動強度などを設定する際には、対象患者の年齢、合併症、併存疾患、生活スタイルなどを考慮する必要があります。
高齢者の場合には、若年者よりも患者によって状況が大きく異なります。加えて、糖尿病の場合には、三大合併症、大血管合併症、その他の皮膚の状態などの合併症などにより、運動・身体機能、認知機能などがさまざまに影響されるため、個別的な検討が必要です。
さらに、運動前、運動中、運動後のモニタリングも必ず必須となります。そして、運動の生活への導入や食事指導、服薬管理などを含めて、生活習慣を見直すための、日常生活における行動変容を個別的にサポートする必要があります。

臼田 滋
群馬大学医学部保健学科理学療法学専攻 教授
群馬県理学療法士協会理事
理学療法士免許を取得後、大学病院で勤務し、理学療法養成校の教員となる。
小児から高齢者までの神経系理学療法が専門。
他の記事も読む
- 生活期における言語聴覚療法
- 子どもの発達障害支援と作業療法のポイント
- 下部尿路症状における尿失禁と行動療法
- 高齢者のCOPDに対する適切な患者指導
- 言語聴覚療法における廃用症候群への対応について
- 赤ちゃんの座位発達段階について
- 心臓疾患の患者さんに対するリハビリテーション
- 失語症の訓練計画 立案のポイントは?
- 二分脊椎と脊髄係留症候群について
- 進行性難病のADL支援 筋萎縮性側索硬化症(ALS)
- 言語聴覚療法におけるパーキンソン病への対応
- 作業療法に役立つ「手指動作の発達プロセス」をおさらい
- 言語聴覚療法における地誌的見当識障害の評価・介入
- 腰部脊柱管狭窄症の運動療法
- 高齢者の大腿骨近位部骨折とリハビリテーション
- 大人の発達障害と作業療法
- 言語聴覚療法における記憶障害の評価・介入
- 重症筋無力症の治療とリハビリテーション
- 高次脳機能障害の作業療法
- アルツハイマー型認知症に合併する言語症状