慢性腎臓病のリハビリテーション
公開日:2023.09.02 更新日:2023.09.13

文:臼田 滋(理学療法士)
群馬大学医学部保健学科理学療法学専攻 教授
目次
「腎臓の働き」についておさらい
腎臓は、腰の上あたりにある、左右に一つずつの、ソラマメに似た、大きめな石鹸くらいの大きさの器官です。体液を調節して、その恒常性(ホメオスタシス)を維持する重要な器官です。
代表的な働きの一つは、血流から水分を濾過して、体内の老廃物や余分な電解質を尿に廃棄し、必要な物質を必要な量だけ血液に再吸収すること。窒素を含む老廃物や毒素、薬物を体外に排泄する主要な器官です。
二つめの重要な働きは、血液の量と化学的組成の調節です。この調節により、水と塩類、酸と塩基の間の平衡が適切に維持されます。
三つめの働きが、内分泌代謝です。レニンという酵素を産生して、血圧を調節します。またエリスロポエチンというホルモンを分泌して、骨髄での赤血球の産生を働きかけます。さらに、副甲状腺ホルモンが、腎臓内の尿細管に作用することで、ビタミンDを活性化し、血中のカルシウムの上昇に作用します。
腎臓は、1対の尿管と1個の膀胱、1本の尿道とともに泌尿器系を構成します。尿の産生は腎臓の働きであり、他の器官の役割は、尿を蓄えることと、尿の運搬の通路としての働きです。
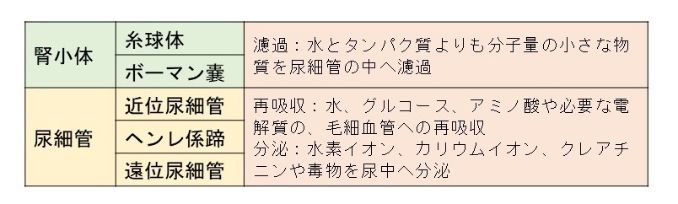
腎臓の主要な働きである尿の生成は、それぞれの腎臓に約100万個あるネフロンで行われます(表)。糸球体とボーマン嚢で構成される腎小体と、尿細管がネフロンを構成し、濾過と再吸収、分泌の作用を担っています。
表1 ネフロン(腎単位)の構造と機能
腎臓、泌尿器系の主な病気
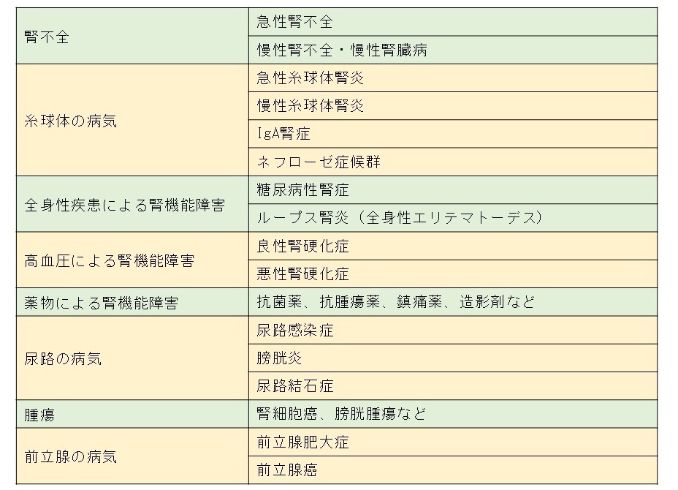
腎臓と泌尿器系はさまざまな病気によって障害されます(表)。
腎不全は、腎臓機能、特に糸球体濾過量(GFR: glomerular filtration rate)が低下した状態です。ショックや出血、下痢、心不全などの原因で、急激に腎臓機能が低下した状態が急性腎不全です。最近は、急性腎障害と呼ばれていますが、適切な治療によって回復の可能性があります。
慢性腎不全は、数ヶ月から数十年の長期にわたって、徐々に腎臓機能が低下した不可逆的な病態です。加齢に伴い腎機能は一般に低下するため、高齢者ほど慢性腎臓病が多くなります。特に高血圧や糖尿病、高脂血症、肥満、メタボリックシンドロームなどの患者はより注意が必要です。慢性腎不全を含む、慢性的な腎臓機能の低下を早期発見する重要性から、新たな概念として「慢性腎臓病(chronic kidney disease: CKD)」が提唱されるようになりました。CKDについての詳細は後述します。
慢性腎臓病の原因疾患は、糖尿病性腎症、慢性糸球体腎炎、腎硬化症などであり、脳血管障害や心不全、肺水腫などを合併することがあります。慢性腎不全が徐々に悪化すると、末期腎不全(end-stage kidney disease: ESKD)となり、尿毒症の症状が出現し、腎代替療法(腎移植、血液透析、腹膜透析)が必要となります。
尿毒症の主な症状は、老廃物が排泄できないことによる、食欲の低下、吐気、だるさ、頭痛、水分が体内にたまることによる、むくみ・浮腫、動悸・息切れ、息苦しさなどです。さらに、不整脈、高血圧、貧血、骨粗鬆症などの症状を認めることがあります。
表2 腎臓、泌尿器系の主な病気
《問題》慢性腎臓病で正しいのはどれか。
【理学療法士】第57回 午前47
慢性腎臓病で正しいのはどれか。
<選択肢>
- 1. 若年者に多い。
- 2. 血清クレアチニンは筋量に影響を受ける。
- 3. 蛋白尿の評価には随時尿のみ用いられる。
- 4. レジスタンストレーニングは禁忌である。
- 5. 推算糸球体濾過量〈eGFR〉は4つの段階に分類される。
解答と解説
正解:2
クレアチニンは筋肉で産生される老廃物です。腎臓の働きが著しく低下すると、クレアチニンが排出されず蓄積するため、血清クレアチニン値が上昇します。慢性腎臓病を知るには、まずCKDの定義を理解することが肝心です。以下で詳しく解説します。
「慢性腎臓病(CKD)」の定義と重症度分類
腎臓機能の低下は、慢性腎不全に至らなくても、心血管疾患を併発する危険性があります。腎臓機能が低下した状態が続くと、慢性腎不全にまで容易に悪化しやすく、さらに、EKSDに至り、腎代替療法が必要となることが多いです。尿の異常や腎臓機能の低下を早期に発見して、治療することが非常に重要であることから、2002年に米国を中心に提唱された概念が「慢性腎臓病(CKD)」です。
<CKDの定義>
(1)尿異常、画像診断、血液、病理で腎障害の存在が明らかで、特に0.15g/gCr以上の蛋白尿(30mg/gCr以上のアルブミン尿)の存在が重要
(2)GFRが60mL/分/1.73m2未満
(1)と(2)のいずれか、または両方が3ヶ月以上持続する状態
重症度分類は、原因(cause: C)、腎機能(GFR: G)、蛋白尿(アルブミン尿:A)によるCGA分類が用いられます。
GFRは、下記のように区分されます(mL/分/1.73m2)。
G1 正常または高値 ≧90
G2 正常または軽度低下 60〜89
G3a 軽度〜中等度低下 45〜59
G3b 中等度〜高度低下 30〜44
G4 高度低下 15〜29
G5 末期腎不全(EKSD <15
重症度は、原因、GFR、蛋白尿区分を合わせて4段階のステージに評価されます。
「慢性腎臓病(CKD)」に基づく解説
1)CKDの疫学(日本腎臓学会編:CKD診療ガイドライン2012)
日本の2005年のCKD患者数は約1,330万人で、成人の約13%です。男女ともに年齢が高いほど患者は多くなります。70歳代では4人に1人、80歳代では2人に1人がCKDの患者です。
2)GFRの測定(日本腎臓学会編:エビデンスに基づくCKD診療ガイドライン2018)
GFRの測定の世界的標準はイヌリンクリアランスですが、点滴投与や、正確な採尿のための尿道カテーテル留置などの測定が複雑で日常の検査には適しません。そのため、血清クレアチニン(creatinine: Cr)、性別、年齢から日本人のGFR推算式を用いて算出します(推算GFR、estimated GFR; eGRF)。
Crは、筋のエネルギー供給源であるクレアチンリン酸の代謝産物です。Crは腎臓で濾過されて排泄されるため、腎機能が低下すると、排泄されずに血液中のCr濃度が高くなります。また、Crの数値は筋肉量に比例します。筋肉量が多い人ほど、Crの数値が高くになります。そのため、女性より男性で、高齢者よりも若年者でCrの数値が高くなる傾向があります。
3)尿検査
尿検査の採尿時間には、早朝尿、随時尿、24時間蓄尿があります。
早朝尿は、就寝前に排尿した状態で、朝起きた時に採尿した尿です。食事などの影響を受けにくいです。
随時尿は、任意の時間に採取した場合です。時間的に制約がなく、新鮮な尿を検査できます。
24時間蓄尿は、24時間の尿をすべてためた尿で、昼夜や食事の影響を受ける成分を正確に測定するために使用されます。
蛋白尿の検査では、24時間蓄尿で判断されますが、随時尿でも算出できます。
4)CKDの運動療法(日本腎臓学会編:医師・コメディカルのための慢性腎臓病 生活・食事指導マニュアル)
運動には、高血圧、耐糖能異常、脂質異常、肥満などを改善する効果があり、CKD患者の健康関連QOLの改善も期待されます。
運動の種類では、有酸素運動により、血圧や心拍数などの循環機能の改善が期待されますが、筋力の増強への効果は明らかではありません。生活上の動作が困難な患者においては、レジスタンストレーニングを実施します。有酸素運動とレジスタンストレーニングを組み合わせることも効果的です。
5)eGFRのステージ
eGFRのステージは、前述したように5段階に分けられます。
実務での活かし方 ~慢性腎臓病のリハビリテーション~
以前は、腎臓病の患者さんは安静が原則でしたが、現在は、全身状態に考慮しながら、適切な負荷での運動が推奨されています。血液透析患者の透析中においても、運動を行うようになってきています。
腎臓リハビリテーション学会編:腎臓リハビリテーションガイドラインのClinical Question(CQ)とその推奨を紹介します。
CQ1:糸球体腎炎患者に運動制限は推奨されるか?
推奨:糸球体腎炎患者に運動制限を行わないこと。
糸球体腎炎患者に対する運動療法は、安静や運動制限の必要性を論じられてきた経緯がありました。運動によって糸球体腎炎の予後が悪化するというエビデンスや、安静による運動制限により予後が改善するというエビデンスは明らかではありません。そのため、糸球体腎炎患者に一律に運動制限を行わないことが提案されています。個々の症例や病期に応じて、運動の適応や程度を判断し、臨床経過を観察することが重要とされています、
CQ2:ネフローゼ症候群における安静・運動制限は推奨されるか?
推奨:ネフローゼ症候群を呈する患者に、過度な安静や運動制限を行わないこと。
寛解期のネフローゼ症候群患者について、運動制限を支持するエビデンスはありません。寛解期の維持療法としてのステロイド投与中は、肥満症予防や骨粗鬆症予防のためにも、適度な運動が必要とされています。
CQ3:保存期CKD患者に運動療法は推奨されるか?
推奨:保存期CKD患者に対し、年齢や身体機能を考慮しながら可能な範囲で運動療法を行うこと。
保存期CKDは、老廃物を処理する能力が低下した状態を指し、定期的に透析を行う患者は含みません。保存期CKD患者において、運動療法は生命予後や腎予後、入院リスクを改善させるというエビデンスは認めませんが、運動耐容能や身体機能に関するQOLを改善、維持する可能性があるため、可能な範囲で有酸素運動を行うことが提案されています。
CQ4:運動療法は透析患者において有用か?
推奨:透析患者における運動療法は、運動耐容能、歩行機能、身体的QOLの改善効果が示唆されるため、行うこと。
6ヶ月未満と6ヶ月以上の臨床研究の比較では、6ヶ月以上の研究の方が、運動耐容能の改善がより認められています。また、有酸素運動とレジスタンストレーニングとの比較では、双方を併用した研究で運動耐容能の改善が大きかったことが認められています。
CQ5:腎移植患者のフレイル・低身体活動性は予後に影響するか?
推奨:腎移植患者における移植時のフレイル・低身体活動性は予後に影響する非常に弱いエビデンスがある(推奨度なし)。
腎移植患者のフレイル・低身体活動性は生命予後、入院、入院期間、QOLに対して悪影響を与える可能性がありますが、全体的なエビデンスは弱いと結論づけられています。
CQ6:腎移植患者において運動療法は推奨されるか?
推奨:腎移植患者において運動療法を実施すること。
腎移植患者に対する運動療法は、運動耐容能とQOLは有意に改善しますが、移植腎機能(eGFR値)については、有意な改善が得られないと結論づけられています。
このように腎臓病の患者さんに対して、安静を原則とするのではなく、運動を行うことが推奨されています。個々の患者の状態に応じて、有酸素運動やレジスタンストレーニングの実施が勧められます。今後、透析日、非透析日の運動の効果の違いや、運動療法の内容や強度、期間などの詳細についての検討が必要です。
[出典・参照]
日本腎臓学会編:CKD診療ガイドライン2012(https://jsn.or.jp/guideline/ckd2012.php)
日本腎臓学会編:エビデンスに基づくCKD診療ガイドライン2018(https://cdn.jsn.or.jp/data/CKD2018.pdf)
日本腎臓学会編:医師・コメディカルのための慢性腎臓病 生活・食事指導マニュアル(https://www.tokyo-igakusha.co.jp/b/show/b/865.html)
腎臓リハビリテーション学会編:腎臓リハビリテーションガイドライン(https://drive.google.com/file/d/1IhTzaX4GOEPDLQVlgXZ-o2fLCPfn1Vt-/view)

臼田 滋
群馬大学医学部保健学科理学療法学専攻 教授
群馬県理学療法士協会理事
理学療法士免許を取得後、大学病院で勤務し、理学療法養成校の教員となる。
小児から高齢者までの神経系理学療法が専門。
他の記事も読む
- 生活期における言語聴覚療法
- 子どもの発達障害支援と作業療法のポイント
- 下部尿路症状における尿失禁と行動療法
- 高齢者のCOPDに対する適切な患者指導
- 言語聴覚療法における廃用症候群への対応について
- 赤ちゃんの座位発達段階について
- 糖尿病患者に対する適切な運動療法
- 心臓疾患の患者さんに対するリハビリテーション
- 失語症の訓練計画 立案のポイントは?
- 二分脊椎と脊髄係留症候群について
- 進行性難病のADL支援 筋萎縮性側索硬化症(ALS)
- 言語聴覚療法におけるパーキンソン病への対応
- 作業療法に役立つ「手指動作の発達プロセス」をおさらい
- 言語聴覚療法における地誌的見当識障害の評価・介入
- 腰部脊柱管狭窄症の運動療法
- 高齢者の大腿骨近位部骨折とリハビリテーション
- 大人の発達障害と作業療法
- 言語聴覚療法における記憶障害の評価・介入
- 重症筋無力症の治療とリハビリテーション
- 高次脳機能障害の作業療法