大腿骨頚部骨折の手術方法による違いとは?リハビリのリスクや注意点
公開日:2017.01.20 更新日:2023.11.07

文:臼田 滋(理学療法士)
「大腿骨頸部骨折(だいたいこつけいぶこっせつ)」は、理学療法士が臨床で携わることが多い症例のひとつです。転倒をきっかけに受傷する高齢者が多く、受傷前から認知機能が低下している症例や、持病や膝関節の疾患、手術既往などへの配慮が求められる症例が少なくありません。
適切に治療に関わり、対象者にあったリハビリテーションを行うために、手術方法をはじめ理学療法に必要な基本的な知識をおさらいしましょう。
目次
理学療法士が担当する症例のひとつ「大腿骨頚部骨折」とは?
(1) 「大腿骨頚部骨折」とはどんな症状、症例か
主に転倒によって生じる、高齢者に認めることが多い大腿骨近位部の骨折です。
骨折した状態では下肢へ荷重することで強い疼痛が発生するため、立位や歩行が著しく制限されます。そのため、活動性やQOLが著しく低下し、そのままでは寝たきりの状態となり、生命予後にも影響する骨折です。
大腿骨近位部の骨折は、部位によって「大腿骨頚部骨折」「大腿骨転子部骨折」「大腿骨転子下骨折」などに分類されます(図)。大腿骨頚部骨折は関節包内骨折であり、大腿骨転子部骨折などは関節包外骨折です。
<図> 大腿骨近位部骨折の分類と血行
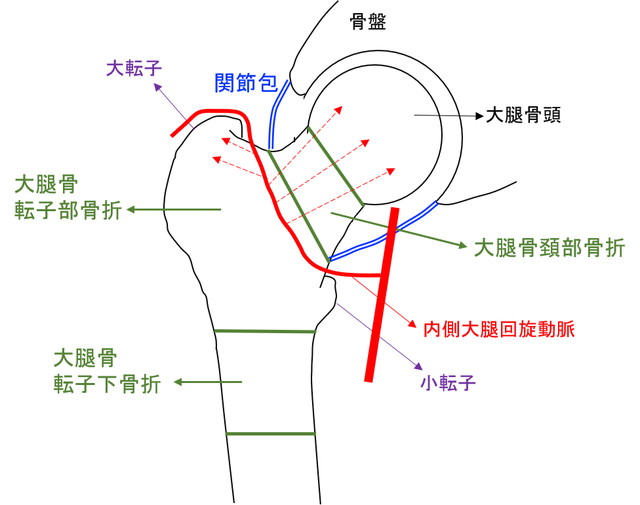
大腿骨頚部骨折には、以下のような特徴があります。
・骨折部が関節内のため骨膜による血行が乏しい
・大腿骨頭の栄養血管である内側大腿回旋動脈の分岐部が骨折により損傷されやすい
・骨折によって骨髄内の血行も減少する
・骨折部に荷重をかけると剪断力が発生する
・受傷前から骨粗鬆症を有する症例が多い
上記のような理由から、骨癒合しにくく、偽関節となりやすい骨折です。
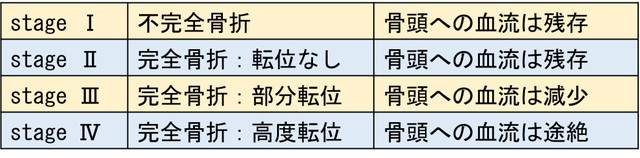
なお、大腿骨頚部骨折の分類には、Garden分類が用いられます(表1)。stageⅠとⅡが非転位型、ⅢとⅣが転位型で、骨癒合の予後が異なり、治療の選択の目安となります。
<表1> 大腿骨頚部骨折のGarden分類
(2) 大腿骨頚部骨折はなぜ高齢者に多いのか
大腿骨頚部骨折と転子部骨折の日本の年間発生数は、2012年の報告では175,700例あり、その中でも女性が138,100例と女性に多い骨折です。
(参考:『大腿骨頚部/転子部骨折診療ガイドライン2021改訂第3版(南江堂)』P.17 Orimo H, et al.: Hip fracture incidence in Japan: Estimates of new patients in 2012 and 25-year trends. Osteopros Int 27(5): 1777-84, 2016.より)
発生率は40歳から増加し、70歳を過ぎると急激に増加します。そして、受傷後1年以内の死亡率は約10%です。男性、高齢者、受傷前の歩行能力が低い、認知症を有する場合に予後は不良となります。
そして大腿骨頚部骨折と転子部骨折の危険因子には次のようなものがあり、どの因子も高齢者ほどその危険性が高くなります。
・骨密度の低下(骨粗鬆症)
・認知症
・脳卒中
・心疾患
・慢性閉塞性肺疾患
・糖尿病
・腎機能低下
・変形性膝関節症など
また、骨折の直接の原因となることが多いのは転倒ですが、高齢者ほどそのリスクが高まります。
在宅高齢者よりも施設入所中の高齢者のほうが転倒する割合が高く、男性よりも女性のほうが転倒頻度が多くなっています。
つまり「高齢になるほど、転倒の発生率は増加し転倒頻度も多くなる。」そのことが重大な危険因子となっているのです。
そのため、骨粗鬆症に対する治療や、転倒予防のための運動などによる骨折の予防対策が大切です。
大腿骨頚部骨折にはどんな手術方法があるのか
大腿骨頸部骨折は、非転位型であっても偽関節を生じる可能性が高いため、手術に対する全身状態の問題がなければ、受傷後早期に手術が行われます。
手術方法は「人工物置換術」か「骨接合術」のどちらかが選択されます。
・「非転位型大腿骨頚部骨折」に対しては、スクリューかSHS(sliding hip screw)のどちらかの骨接合術が行われます。
術後は早期に荷重を開始します。非転位型では早期荷重による合併症は少なく、転位型でも術部の固定性に問題がなければ、早期荷重が許可されます。
そのため、術後早い時期から、術側の下肢へ疼痛のない範囲で荷重した立位、歩行練習が開始されます。
しかし、適切な手術が実施された場合でも、すべての症例が受傷前の歩行能力を獲得できるわけではありません。高齢なほど、受傷前の歩行能力が低いほど、認知機能が低下しているほど、歩行能力の回復は難しくなります。
大腿骨頚部骨折手術の術後はどんなリハビリを行うのか

大腿骨頚部骨折では、術後早期から医師(整形外科医、リハビリテーション医など)、看護師、薬剤師、理学療法士、作業療法士、言語聴覚士、管理栄養士、社会福祉士などの多職種連携によるリハビリテーションが行われます。
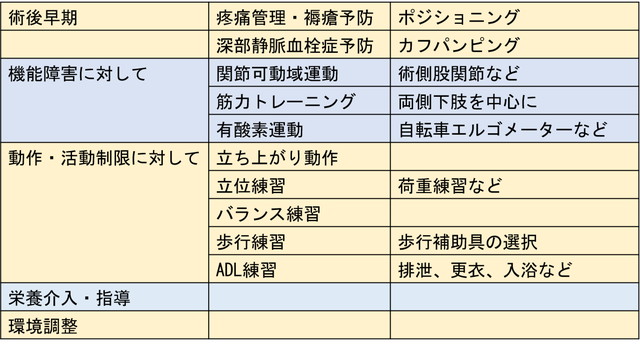
術後早期のリハビリテーション
術後早期では、疼痛管理と褥瘡予防が大切で、ベッド上ではポジショニングを行いますが、できるだけ早い時期から、車椅子での座位を促すことなどにより早期離床を図ります。
深部静脈血栓症の予防も重要で、カフパンピング(自動的足関節底背屈運動)を励行します。
機能障害のリハビリテーション
機能障害に対しては、術側の下肢を中心とした関節可動域運動、主に両側の下肢に対する筋力トレーニング(漸増抵抗運動)を行います。筋力低下に対して、低周波電気刺激を行うこともあります。
また、自転車エルゴメーターや、歩行能力が良好な症例では歩行による有酸素運動も徐々に行います。
動作障害や活動制限がある場合のリハビリテーション
動作の障害や活動制限に対しては、立ち上がり動作練習、立位練習、バランス練習、歩行練習などを行います。
特に立位練習では、術側下肢へ体重をかける荷重練習を行います。歩行練習では疼痛の程度や歩行能力の状況に応じて、平行棒や歩行器、その他の杖などの歩行補助具を適切に選択することが重要です。
また、洗顔などの洗面所での整容動作、トイレでの排泄動作、衣服の更衣動作、シャワーや浴槽の出入り、洗体を伴う入浴動作などの日常生活活動(ADL)に対する練習も必要に応じて行います。
大腿骨頚部骨折手術後におけるリハビリの留意点
これらのリハビリテーションの実施において、受傷前から認知機能が低下していた症例や、受傷して入院後に認知機能が低下する症例も少なくはありません。説明に対する理解の程度や、行動の問題などにも配慮しながら、リハビリテーションの実施が必要となります。
また、リハビリテーションの期間全体を通して、症例によっては低栄養が問題となる場合もあり、専門的な栄養介入、栄養指導が必要な場合もあります。
関連記事
入院中のリハビリテーションから、自宅での生活への退院に向けて、自宅の環境調整を行う必要もあります。骨折を受傷する前から問題となっている点や、術後の歩行能力の回復状態などに伴う、環境の問題に対して改修等を行い、退院後の移動状態の安全性を保障し、できるだけ活動的な生活を可能にすることと、再度の転倒を予防することが必要です。
一般的には退院後においても、状況に応じてリハビリテーションへの外来通院、訪問リハビリテーションや通所リハビリテーションの利用などにより、運動等の継続が必要になります。症例によっては、いろいろな理由で、自宅への退院が難しく、施設への入所となることもあります。
入院中の状態を入所される施設へ伝達し、できるだけ身体機能が維持、向上できる生活支援を検討してもらうことが大切です。
骨折・受傷前に疾患や障害が認められるケースが多い
症例の多くに、骨折・受傷前に疾患や障害を認めます。特に脳卒中による片麻痺、心疾患、腎機能低下などの内部障害、膝関節疾患や対側の下肢・脊椎などの骨折や手術既往、糖尿病による末梢神経障害やパーキンソン病などの神経障害などを認める症例では、それらの障害による影響が著しいこともあります。
その場合には、それらの障害に対する介入も並行して実施する必要があり、介入内容は症例によって多様であり、個別的な介入プログラムの展開が必要となります。
<表2> リハビリテーションの主な内容(まとめ)
術後のリハビリや生活で注意すること、再発予防について
大腿骨頚部骨折では、受傷後の適切な時期、方法で手術が施行された場合には、疼痛の影響は比較的少ないことが多いですが、なかには受傷部や術創部に疼痛を認める症例もあります。
関節運動の際や、立位などで術側下肢に荷重した際の疼痛が一般的ですが、できるだけ疼痛のない範囲で行います。特に歩行練習の際に疼痛を認める際には、使用する歩行補助具や歩行パターン、あるいは歩行距離を調整し、疼痛を生じない範囲で歩行を行うことが原則です。
人工物置換術の場合には脱臼の危険がありますが、一般的に股関節全置換術に比較すると人工骨頭置換術ではその危険が少ないです。
脱臼しやすい股関節の過度な屈曲や、伸展に回旋や内転を伴う運動は制限したほうが良いですが、特に手術の切開方法(アプローチ)や術中の股関節の可動範囲の所見を参考にすることが重要です。
退院後に向けて転倒予防対策を
退院後の生活で最も注意すべきことは「転倒」です。
大腿骨頚部骨折は、もともと転倒しやすい高齢者が受傷することが多いため、再度の転倒は多くの症例で生じます。その転倒により、反対側の大腿骨近位部骨折や脊椎の圧迫骨折、橈骨遠位端骨折などを受傷することがあります。
また、受傷側・術側の大腿骨を再度骨折することもあり、人工物やスクリューなどが使用されている部分の骨折では、複雑な骨折を生じ、その後の手術も容易ではありません。そのため、屋内の段差などの環境を調整することや、歩き方、動作の方法などに注意して、転倒を予防する必要があります。
一方で、転倒に対して過度な注意・配慮により活動性が低下してしまうことは、心身機能のなお一層の低下を生じる危険が高く、適度な活動量を確保することにも配慮する必要があります。
屋内での座位中心の生活にとどまらずに、立位での作業時間の確保、外出頻度の増加、歩行距離の増加などが大切です。友人などとの対人交流を図りながら、精神的・社会的な健康状態を増進することが求められます。
>>マイナビコメディカルで積極採用中の理学療法士(PT)の求人を見てみる
>>介護老人保健施設のセラピスト密着レポートを見る
■関連記事
圧迫骨折でやってはいけないことは?悪化予防のために気を付けることを徹底解説
参考文献
日本整形外科学会診療ガイドライン委員会,大腿骨頚部/転子部骨折診療ガイドライン策定委員会編集:大腿骨頚部/転子部骨折診療ガイドライン. 改訂第3版、南江堂、2021
Min K, et al.: Clinical Practice Guideline for Postoperative Rehabilitation in Older Patients With Hip Fractures, Ann Rehabil Med 45(3):225-259, 2021.
McDonough CM, et al.: Physical Therapy Management of Older Adults With Hip Fracture. J Orthop Sports Phys Ther 51(2):CPG1-CPG81, 2021

臼田 滋
群馬大学医学部保健学科理学療法学専攻 教授。
群馬県理学療法士協会理事。
理学療法士免許を取得後、大学病院で勤務し、理学療法養成校の教員となる。
小児から高齢者までの神経系理学療法が専門。
他の記事も読む
- リハビリ職が副業をするメリット・デメリットは?おすすめの副業5選を紹介
- 理学療法士は生活できない?そういわれる理由と解決策について解説
- 小児領域の言語聴覚士になるには?役割や仕事内容、需要について解説
- NHISSとは?評価方法や点数、注意点などについて解説
- タンデム歩行とは?目的や評価のポイントについて解説
- 保育・教育現場で活動する作業療法士――子どもの発達を支える仕事の魅力に迫る
- パーソナルトレーナーはやめとけと言われる理由3選!その将来性も合わせて解説
- 理学療法士に向いていない学生の特徴は?学校入学前に知っておきたいこと
- 脊柱管狭窄症でやってはいけないこととは?症状や原因などについても解説
- 運動器リハビリテーションとは?対象患者や点数、施設基準などについて解説
- 作業療法士が別の道で働くならどんな仕事があるか?実例をもとに詳しく解説
- 鎖骨骨折のリハビリ内容は?日常生活での注意点と自分でできるリハビリについても紹介
- 嚥下訓練「パタカラ体操」のやり方と効果を解説【自宅で実践!】
- 脳動脈の支配領域の覚え方は?脳血管との関連性や閉塞時の症状についても解説
- 関節リウマチでやってはいけない仕事とは?向いている仕事や働きやすい職場環境について解説
- 端座位とは?メリットや必要な機能、リハビリ方法などについて解説
- 拘縮とは?概要や原因、予防方法などについて解説
- こんな道もある! セラピストの仕事「エンパワーメントで高齢者の食・望む暮らしをサポート」
- 【福祉住環境コーディネーター受験】いきなり2級を受けてもよい?合格率や試験対策などを解説
- 言語聴覚士で年収1000万円は実現可能?リアルな年収実態と年収アップ方法を解説