高齢者の筋量維持と診断基準の概念
公開日:2022.07.15

文:臼田 滋(理学療法士)
群馬大学医学部保健学科理学療法学専攻 教授
加齢には、さまざまな身体への影響がありますが、その代表的な影響の一つが筋の量や筋力の低下です。このような病態をサルコペニアといい、フレイルやロコモティブシンドロームとも関連する状態。自宅や地域で生活する高齢者、入院中の高齢者など、多くの高齢者にとって生活に重篤な影響をもたらす場合がありますが、日常の生活を見直すことで、その予防や治療は期待できます。今回は、理学療法士の国家試験過去問題から、高齢者の筋量維持と診断基準の概念を取り上げ、関連する状態を含めて解説します。
加齢に伴う筋量の低下
筋量や筋力は加齢ともに一般に低下します。筋の部位、あるいは人によっても低下の度合いはさまざまですが、一般的には筋力は20代から30代がピークで、その後は徐々に低下しはじめ、50代頃からその低下の割合が高くなります。この傾向は、柔軟性や敏捷性、持久性なども概ね同様の傾向を認めます。
令和元年度体力・運動能力調査結果の握力の加齢に伴う変化では、20-30代と比較して、男性の50代で約90%、60代で約85%、70代で約80%に低下。女性ではそれぞれ約95%、約85%、約80%と低下し、概ね男女とも同様の変化を見せます。
主に腹筋の筋力の指標である上体起こしの回数は、20歳頃と比較して、男性の40代で約75%、50代で約60%、60代で約55%、70代で約40%に低下し、女性ではそれぞれ約65%、約60%、約40%、約30%に低下し、女性の方が低下の割合が高い傾向です。
下肢の筋力である膝関節伸展筋力(Baltimore Longitudinal Study of Aging)では、20-30代に比較して、50-60代で約85%から約90%、70代で約75%、80代で約60%に低下しています(Ferrucci L, et al.: Of Greek Heroes, Wiggling Worms, Mighty Mice, and Old Body Builders. J Gerontol A Biol Sci Med Sci. 2012; 67: 13-6.)。
一般に上肢よりも下肢の方が加齢により筋力が低下しやすいことが指摘されていますが、下肢でも筋により、人により、その程度はさまざまです。
サルコペニアの原因と影響
このような加齢に伴う筋量あるいは筋の機能の低下を「サルコペニア(sarcopenia)」 といい、転倒の危険因子であり、結果的に骨折も生じやすくなります。筋量はただ単に減少するだけでなく、瞬間的な筋力の発揮や、筋力の持続などの機能も影響を受けることが重要です。このような機能の低下には、筋組成、有酸素能力、筋代謝、筋内への脂肪浸潤、インシュリン抵抗性、筋の線維化、神経活動など、いくつもの要因が作用しています(Curtis E, et al.: Determinants of Muscle and Bone Aging. J Cell Physiol. 2015; 230: :2618-2625.)。
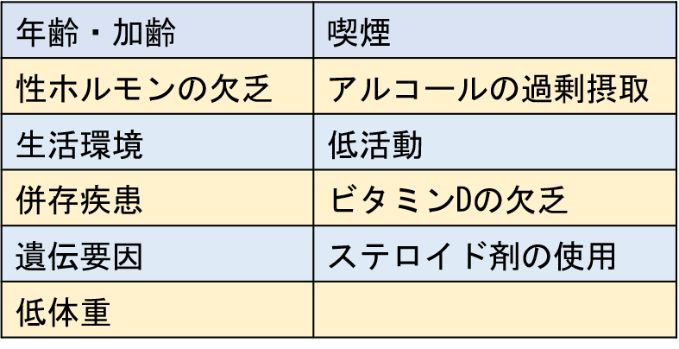
また、加齢だけでなく、ホルモン、ビタミンや他の疾患の影響、喫煙やアルコール習慣などさまざまな要因が筋の変化には影響しています。若い年代からの生活習慣も影響することが、長期的には重要なポイントです。
また、図に示すようにサルコペニアの原因やその影響を含めた悪循環を形成します。筋力の低下による転倒や骨折が加わると、さらに悪い影響が加速されます。この悪循環の中の、筋力、移動能力、活動量に働きかけて、この循環を減速させ、停止させるための行動の変容が必要です。
表 加齢に伴う筋の変化のリスク要因
サルコペニアがもたらすロコモティブシンドロームとフレイル
また、サルコペニアはフレイルやロコモティブシンドロームとも密接に関連します。いずれも加齢によって発生しやすく、さまざまな病気や生活習慣などが影響し、状態が進行すれば要介護状態となり、その予防や改善のために運動と食事が重要であることは共通しています。
サルコペニア…筋量や筋肉の低下
ロコモティブシンドローム…移動能力の低下
フレイル…身体機能の低下だけでなく、心理面や社会性なども含む、最も広い概念
つまり、サルコペニアはロコモティブシンドロームの原因になりますし、ロコモティブシンドロームはフレイルの原因となります。どの概念も可逆的で、運動等により改善する可能性がありますが、日常の生活習慣・行動習慣を見直し、予防を心がけることが基本です。
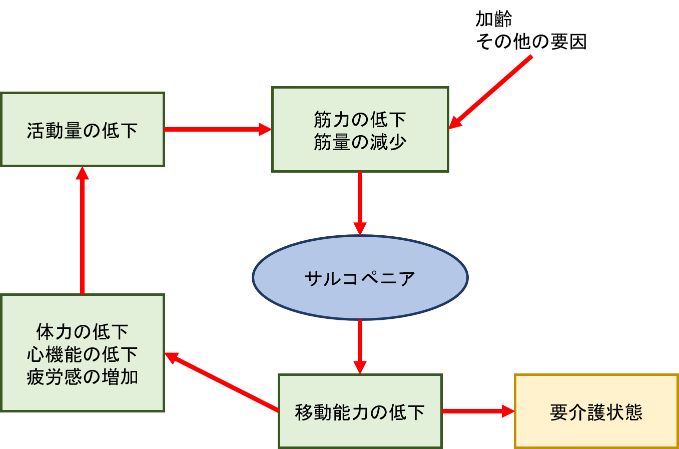
図 サルコペニアに関連する悪循環
《問題》筋量減少が診断基準に含まれるのはどれか
【理学療法士】第56回 午後84
筋量減少が診断基準に含まれるのはどれか。
<選択肢>
- 1. フレイル
- 2. サルコペニア
- 3. ポストポリオ症候群
- 4. メタボリックシンドローム
- 5. ロコモティブシンドローム
解答と解説
正解:2
1)フレイル
フレイルは、加齢によるさまざまな臓器の機能低下によって、外的なストレスに対する脆弱性が亢進した状態と定義され、身体的フレイル、精神・心理的フレイル、認知フレイル、社会的フレイルなどの種類が報告されています。身体的フレイルの代表的な診断基準である日本版CHS(cardiovascular health study)基準は、①体重減少、②筋力低下、③疲労感、④歩行速度、⑤身体活動の5項目で構成されています。また、基本チェックリストは、高齢者の日常生活機能を評価し、フレイルの評価としても活用されており、①手段的日常生活活動、②社会的日常生活活動、③運動機能、④栄養状態、⑤口腔機能、⑥もの忘れ、⑦うつ気分で構成されています。いずれの診断基準にも筋量は含まれていません。
2)サルコペニア
サルコペニアの診断基準は複数紹介されていますが、日本で一般的に使用されているAWGS(Asian Working Group for Sarcopenia)が2019に改訂した診断基準の概要を図に示します。設備の整った医療施設での評価には筋量を含みます。
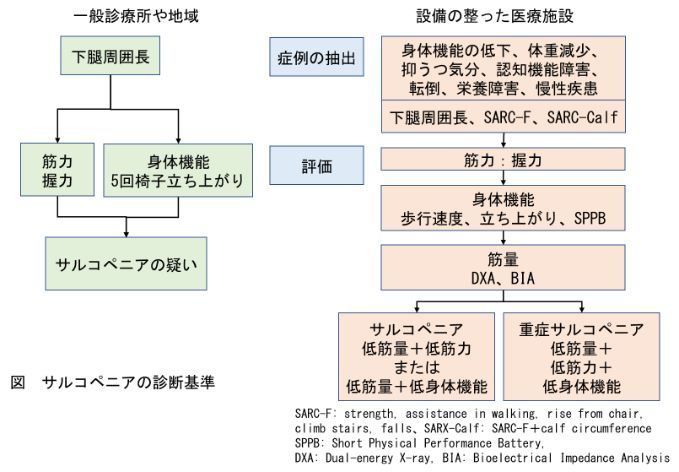
図 サルコペニアの診断基準
3)ポストポリオ症候群
ポリオは急性灰白髄炎ともいい、ポリオウイルスによるウイルス感染症で、脊髄の灰白質の特に前角が炎症を起こし、下肢に多い弛緩性麻痺を生じます。発症から急性期、回復期を経て、症例によってある程度の筋力の回復がおこり、その後安定期に入ります。この安定期は数十年継続されますが、安定期における運動神経への過負荷によって再び運動神経が障害されて、新たな筋力低下を生じることがあります。その状態はポストポリオ症候群です。その診断基準は、疲労、関節痛・筋肉痛、新たな筋力低下、機能低下、寒冷に対する耐性の低下、新たな筋萎縮の問題のうち、2つ以上発生した場合です。従って、診断基準には筋量は含まれていません。
4)メタボリックシンドローム
メタボリックシンドロームは、内臓肥満に高血圧、高血糖、脂質代謝異常が組み合わさった状態で、心疾患や脳卒中などを生じやすい病態です。その診断基準はウエスト周囲径が男性で85cm以上、女性で90cm以上で、かつ血圧、血糖、脂質のうち2つ以上が基準値から外れた場合です。従って、診断基準には筋量は含まれていません。
5)ロコモティブシンドローム
ロコモティブシンドロームは、運動器の障害のために移動能力の低下した状態です。その判定には、①立ち上がりテスト、②2ステップテスト、③ロコモ25(質問票)の3つのロコモ度テストを行い、それぞれの結果からロコモ度を判定します。従って、診断基準には筋量は含まれていません。
実務での活かし方
軽度失語症の訓練について、今回は(1)言語機能障害への介入:機能訓練 (2)職場復帰への支援 (3)社会・心理的問題への支援の3つのポイントから解説していきます。
サルコペニアの診断基準では、以下の3つの要素が特徴的です。
・筋力の低下
・筋量の低下
・身体機能の低下(歩行速度の低下、立ち上がり能力の低下、立位バランスの低下)
地域、自宅での生活の中でサルコペニアを生じ、その結果、何かの病気や外傷などで入院する患者は多く認められます。サルコペニアが原因でロコモティブシンドローム、さらにフレイルを認めるようになり、それによって要介護状態となり、リハビリテーションを必要とすることも多いでしょう。
入院前はサルコペニアを認めない場合で、何らかの治療目的に入院した高齢患者で、入院後にサルコペニアの状態となる場合も、少なくありません。入院中に改善できれば良いですが、不十分なままで退院せざるをえない患者もあり、退院後の生活への影響や、さらにその後の将来の生活への影響も危惧されます。
どの時期のサルコペニアであっても、適切な対応で、予防あるいは改善が期待できます。共通する対応は運動と栄養管理です。サルコペニア診療ガイドライン(サルコペニア診療ガイドライン作成委員会:サルコペニア診療ガイドライン 2017 年版 一部改訂、ライフサイエンス出版、2020)から、推奨される対応の概要を整理します。
◎サルコペニアの予防について
1)適切な栄養摂取、特に1日に(適正体重)1kgあたり1.0g以上のタンパク質摂取はサルコペニアの発症予防に推奨されます。
2)運動習慣ならびに豊富な身体活動量はサルコペニアの発症を予防する可能性があり、運動ならびに活動的な生活が推奨されます。
3)高血圧、糖尿病,脂質異常症に対する治療薬、アンドロゲン薬、また糖尿病、慢性腎臓病(CKD) 、慢性心不全、肝不全(肝硬変)に対する運動・栄養管理がサルコペニアの発症を予防する可能性はありますが、一定の結論はまだ得られていません。
◎サルコペニアの治療について
1)サルコペニアを有する人への運動は、四肢骨格筋量、膝伸展筋力、通常歩行速度、最大歩行速度の改善効果があり、推奨されます。
2)サルコペニアを有する人への必須アミノ酸を中心とする栄養介入は、膝伸展筋力の改善効果があり、推奨されます。
3)サルコペニアを有する人へのSARM(selective androgen receptor modulator:選択的アンドロゲン受容体修飾薬)を含む薬剤は、サルコペニアの改善に一部有効ですが、現時点で承認された薬剤はありません。
4)サルコペニアを有する人へのレジスタンストレーニングを含む包括的運動介入と栄養療法による複合介入は、単独介入に比べサルコペニアの改善に有効であり、推奨されます。
加齢以外に明らかな原因がない場合を一次性サルコペニア、加齢以外の原因(活動、病気、栄養)による場合を二次性サルコペニアといいます。この二次性サルコペニアで病気が原因の場合の治療については、以下の通りです。
◎二次性サルコペニアの治療について
1)乳癌と前立腺癌では運動が骨格筋量、身体機能の改善に有効です。
2)慢性閉塞性肺疾患(COPD)では、アミノ酸補充が身体機能の改善に有効です。
3)慢性腎臓病(CKD)では運動により身体機能の改善が期待できます。
4)慢性心不全では、運動やテストステロン補充により身体機能の改善が期待できます。
5)骨粗鬆症患者では、テストステロン補充により骨格筋量の増加が期待できます。
十分な根拠が得られていない内容もありますが、基本的に運動と栄養に対する介入により、サルコペニアの予防、治療の効果が期待できます。
基本的には予防が重要で、日常の生活を見直し、特に運動や身体活動を活発に継続的に行い、タンパク質を中心とした栄養に心がけることが大切です。

臼田 滋
群馬大学医学部保健学科理学療法学専攻 教授
群馬県理学療法士協会理事
理学療法士免許を取得後、大学病院で勤務し、理学療法養成校の教員となる。
小児から高齢者までの神経系理学療法が専門。
他の記事も読む
- 生活期における言語聴覚療法
- 子どもの発達障害支援と作業療法のポイント
- 下部尿路症状における尿失禁と行動療法
- 高齢者のCOPDに対する適切な患者指導
- 言語聴覚療法における廃用症候群への対応について
- 赤ちゃんの座位発達段階について
- 糖尿病患者に対する適切な運動療法
- 心臓疾患の患者さんに対するリハビリテーション
- 失語症の訓練計画 立案のポイントは?
- 二分脊椎と脊髄係留症候群について
- 進行性難病のADL支援 筋萎縮性側索硬化症(ALS)
- 言語聴覚療法におけるパーキンソン病への対応
- 作業療法に役立つ「手指動作の発達プロセス」をおさらい
- 言語聴覚療法における地誌的見当識障害の評価・介入
- 腰部脊柱管狭窄症の運動療法
- 高齢者の大腿骨近位部骨折とリハビリテーション
- 大人の発達障害と作業療法
- 言語聴覚療法における記憶障害の評価・介入
- 重症筋無力症の治療とリハビリテーション
- 高次脳機能障害の作業療法