脳卒中患者のPusher現象
公開日:2023.07.27 更新日:2023.08.22

文:臼田 滋(理学療法士)
群馬大学医学部保健学科理学療法学専攻 教授
脳出血や脳梗塞などの脳卒中の患者は、身体の半側の運動麻痺や感覚障害に加えて、失語症、失行症、失認症、構音障害、視野障害など、患者によって多彩な症状を示します。片麻痺患者の多くの患者は、座位や立位で、麻痺側下肢の機能低下を代償するために、非麻痺側下肢を優位に使用し、身体は非麻痺側へ傾きます。反対に麻痺側へ傾き、そのために姿勢を維持できない状態がPusher現象です。姿勢を維持できないだけでなく、傾いた姿勢に対する介助や矯正に対して、強く抵抗するため、日常生活の介助がとても大変になる特徴的な臨床症状です。
今回は、理学療法士の国家試験問題から、Pusher現象について解説します。
目次
「Pusher現象」とは
Pusher現象は、1985年にDavis(Davis PM著、富田昌夫訳:Steps to Follow、シュプリンガー・フェアラーク東京、1987)により、Out of Line (the Pusher Syndrome)(体軸のずれー押す人症候群)と報告された、脳卒中片麻痺患者に認める特徴的な臨床症状です。その後、Ipsilateral Pushing、あるいはContraversive Pushingなどとも呼ばれるようになりました。
これは、座位や立位などで、非麻痺側上下肢で床や座面を麻痺側方向に押すことで、身体が麻痺側へ傾く現象です。さらに、この傾きを他者が修正すると、その介助に抵抗して、非麻痺側上下肢で押してしまう特徴もあります。この現象と類似して、Wallenberg症候群の急性期に認められる病変側への身体が傾く現象は体側方突進(body lateropulsion)と呼ばれます。後者の現象では、非麻痺側上下肢による押す現象は明らかではありません。
「Pusher現象」の特徴的な症状
Pusher現象の特徴として、患者自身が積極的に非麻痺側上下肢で、麻痺側方向に向かって自ら押して身体が傾きますが、不安定になってもあまり不安を訴えないことが挙げられます。
ベッドから車椅子などへの移乗動作の介助では、一般に非麻痺側方向への介助を行いますが、非麻痺側上下肢で押し返すため、介助が極めて困難になります。また、車椅子座位でも非麻痺側上肢でアームレストを強く押すため、身体が麻痺側へ傾きます。
座位では、体幹を正中位に戻そうとすると、非麻痺側方向へ倒れそうになる恐怖心から、非麻痺側股関節を外転・外旋し、非麻痺側足部で麻痺側方向へ押し返します。そのため、非麻痺側の膝は外方へ開き、下腿は上部が外側へ傾斜します。
立位でも、非麻痺側方向への体幹の運動や体重移動に抵抗を示すため、歩行にかなりの介助を要します。重症な患者では、背臥位などの臥位でも、非麻痺側上下肢の筋緊張が高く、ベッドを押すなどして、身体が麻痺側方向に傾きます。
座位や立位以外では、ベッド上の臥位でも、非麻痺側上下肢でマットを押したり、非麻痺側の手でマットの端を握っていたりなどの、過剰な使用が認められることもあり、背臥位で麻痺側の体側が伸張し、非麻痺側が短縮していることがあります。また、頭頸部がいろいろな姿勢で、非麻痺側へ傾いていることが多く、麻痺側への傾斜の可動性が制限されている場合もあります。
これらの特徴から、Pusher現象の特定には下記の3点が重要です。
・自発的に傾斜した姿勢
・非麻痺側上下肢の外転および伸展
・傾斜した姿勢に対する他動的な修正・矯正に対する抵抗
「Pusher現象」を認める患者の特徴
Pusher現象の出現率は報告により異なりますが、リハビリテーションを要する脳卒中患者の10%前後との報告が多いです。また、病巣の半球間で出現率に差がないとの報告もありますが、右半球病変(左片麻痺)優位との報告が多いです。
一般的には脳卒中急性期に認められ、次第に回復しますが、一部の患者では長期にわたってPusher現象が残存し、その結果、予後が不良となります。
Pusher現象を示す患者の多くは、重度の運動麻痺、重度の感覚障害、左半側視空間失認、病態失認などを伴うことも多いですが、個人差もあります。
また、主観的視覚垂直(subjective visual vertical: SVV)や主観的身体垂直(subjective postural vertical: SPV)との関係も検討されています。SVVは、重力に対する視覚的な垂直を定位する能力で、異常を認める患者では、傾いた線でも垂直と判断します。SPVは身体の垂直性を知覚する能力で、一般には座位で測定します。座っている座面や椅子を斜めに傾けた状態から垂直へ回転させて、患者が垂直と感じた角度を測定します(図1)。
(1)はほぼ垂直ですが、(2)の患者は、明らかに左方へ傾斜した状態を垂直と感じています。開眼と閉眼で測定します。
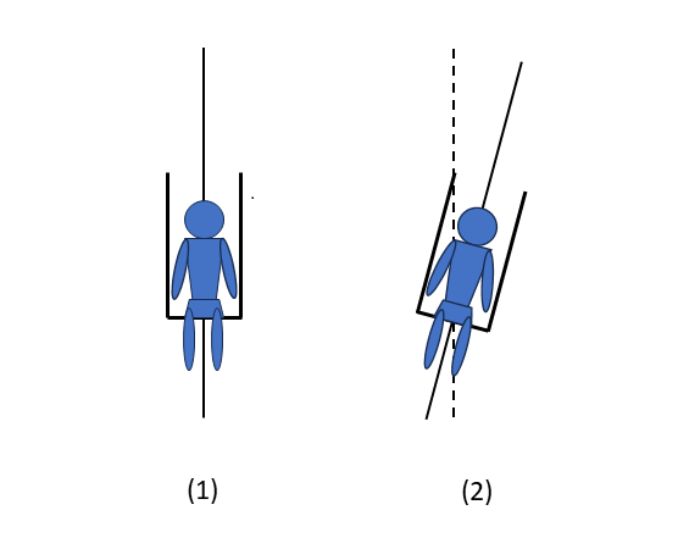
図1 主観的身体垂直(subjective postural vertical: SPV)の測定
一般的にPusher現象を認める患者は、SVVは正常で、さらに、開眼でのSPVもほぼ正常で、閉眼でのSPVが明らかに偏倚していると考えられていますが(Karnath HO, Ferber S, Dichgans J: The origin of contraversive pushing: evidence for a second graviceptive system in humans. Neurology 55: 1298-1304,2000)、患者によってその影響の程度や偏倚する方向が異なる場合があります。また、Pusher現象の患者では左半側視空間失認を伴う場合があり、その場合にはSVVが偏倚することがあります。
《問題》脳卒中後の Pusher 現象について誤っているのはどれか。
【理学療法士】第57回 午前40
脳卒中後の Pusher 現象について誤っているのはどれか。
- 1. 右半球損傷に多い。
- 2. 垂直判断の障害が関係する。
- 3. 身体軸が非麻痺側に傾斜する。
- 4. 座位だけでなく立位でも認められる。
- 5. 端座位で体幹を正中位に近づけると非麻痺側の股関節が外旋する。
解答と解説
正解:3
1. 右半球損傷に多い
病巣の半球間で出現率に差がないとの報告もありますが、一般的には、右半球損傷である左片麻痺の患者に多いとされているため、Pusher現象に該当します。
× 2. 垂直判断の障害が関係する
垂直の判断には、SVVとSPVがあります。その関係の程度や、垂直の判断に角度の偏倚方向は患者によって異なりますが、一般的に、垂直判断の障害が関係するとされていますので、Pusher現象に該当します。
○ 3. 身体軸が非麻痺側に傾斜する
Pusher現象は非麻痺側上下肢で麻痺側方向へ押す現象。身体軸は非麻痺側ではなく、麻痺側に傾斜しますので、この選択肢は誤っています。
× 4. 座位だけでなく立位でも認められる
座位だけでなく、立位でも認められ、患者によっては臥位でも認めますので、Pusher現象に該当します。
× 5. 端座位で体幹を正中位に近づけると非麻痺側の股関節が外旋する
座位で麻痺側へ傾いた体幹を正中に戻すと、患者は非麻痺側方向へ倒れるように感じて、それを防ぐために非麻痺側の下肢を開いて、足部で支持。股関節は外転、外旋しますので、Pusher現象の説明として正しい記述です。
Pusher現象の評価(SCP)
Pusher現象の有無やその程度について、いくつか評価尺度が報告されていますが、一般的にはScale for Contraversive Pushing (SCP)が使用されることが多いです(表1)。座位と立位で各項目について0から2点で採点し、合計点は0~6点に分布します。Pusher現象の陽性の判定には、各項目で1点以上をカットオフとする場合と、0点以上とする場合があります。
表1 Scale for Contraversive Pushing (SCP)
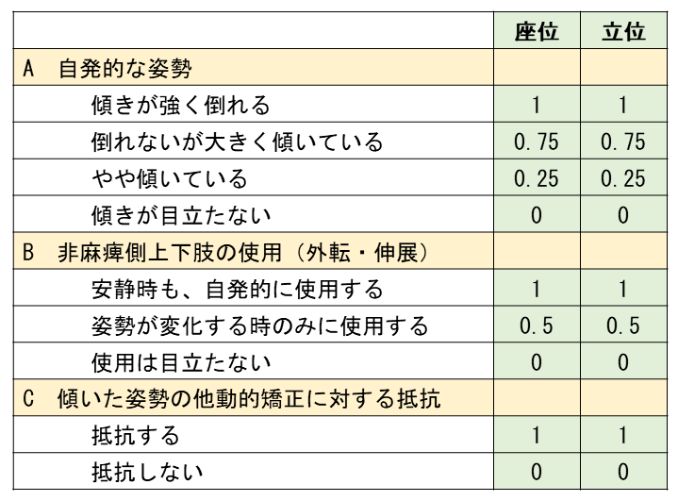
Karnath HO, et al.: Prognosis of contraversive pushing. J Neurol 249(9):1250-
実務での活かし方 ~Pusher現象の治療~
Pusher現象を認める患者は、麻痺側方向に傾いていますが、患者自身はその姿勢が正中位であると認識しているようです。その姿勢を修正すると、非麻痺側方向に傾斜させられ、そちらに倒れるように感じるために、その修正に対して強く抵抗すると考えられます。そのため、Pusher現象に対する治療には、どの位置が正中かを患者が再認識することが必要となります。
治療としては、他の多くの片麻痺患者と同様に、麻痺側下肢への体重負荷が基本ですが、それに加えて、以下の3点を実施することが大切です。
・頭頸部の自発運動を促す
・麻痺側体幹筋の活動を促す
・座位や立位で正中位を再獲得する
頭頸部の自発運動は、半側視空間失認を認める患者では特に重要です。臥位よりも、ベッドで上体を起こした座位や、車椅子での座位などで周囲の環境や人を見たり、ボールや風船を追視したりと、何かを見ながら自発的な頭頸部の運動を促すことが効果的です。
座位や立位では、非麻痺側に台や壁などを配置して、それに寄り掛かるように重心を非麻痺側方向へ移動させると、患者の不安も少ないことが多いです。そのような状況で正中位を経験し、可能であれば、体幹の麻痺側への側屈などを促して、体幹筋の活動を促します。
床に足底を接地した座位でPusher現象が顕著な患者のケースでは、座面の高さを上げて、足底を床から離した座位だと傾きや非麻痺側下肢の使用が減少する場合もあります。
立位で麻痺側下肢の支持性が不十分な場合には、長下肢装具や膝装具で膝関節を固定したほうが、立位姿勢も安定して患者の不安感が減少し、立位での正中位を経験しやすくなることもあります。
視覚的なフィードバックを利用できる患者では、鏡で姿勢を視覚的に確認することで、患者自身で傾きに気づき、修正できる場合もあります。個別性もあり、患者によっては、視覚的フィードバックが困難な場合や、鏡を使用したほうがより混乱する場合もありますので、状況に合わせた使用を検討します。
まとめ
このように、効果的な治療法や環境などが、患者によって異なることもPusher現象の特徴です。右半球損傷による左片麻痺の患者は、重度な運動麻痺や感覚障害、半側視空間失認、注意機能の低下、多弁などの状態を伴いやすく、状況判断が難しいことも関係します。効果的と考えられる姿勢や環境などをさまざまに工夫しながら、より効果を得やすい方法を探索することが重要です。多くの場合には、置かれている環境へ適応することが不十分であると考えられるため、比較的良好な状況での経験を繰り返すことで、環境への適応の学習を図ることが大切です。
特殊な治療ではなく、座位の経験を増やし、座位時間を徐々に延長するだけでも症状が改善する場合もあり、患者の恐怖心や不安が過度にならないよう配慮する必要があります。
近年、直流前庭刺激などのニューロモデュレーションの効果も報告され始めていますが、その効果は明らかではありません。今後の研究成果が待たれます。

臼田 滋
群馬大学医学部保健学科理学療法学専攻 教授
群馬県理学療法士協会理事
理学療法士免許を取得後、大学病院で勤務し、理学療法養成校の教員となる。
小児から高齢者までの神経系理学療法が専門。
他の記事も読む
- 生活期における言語聴覚療法
- 子どもの発達障害支援と作業療法のポイント
- 下部尿路症状における尿失禁と行動療法
- 高齢者のCOPDに対する適切な患者指導
- 言語聴覚療法における廃用症候群への対応について
- 赤ちゃんの座位発達段階について
- 糖尿病患者に対する適切な運動療法
- 心臓疾患の患者さんに対するリハビリテーション
- 失語症の訓練計画 立案のポイントは?
- 二分脊椎と脊髄係留症候群について
- 進行性難病のADL支援 筋萎縮性側索硬化症(ALS)
- 言語聴覚療法におけるパーキンソン病への対応
- 作業療法に役立つ「手指動作の発達プロセス」をおさらい
- 言語聴覚療法における地誌的見当識障害の評価・介入
- 腰部脊柱管狭窄症の運動療法
- 高齢者の大腿骨近位部骨折とリハビリテーション
- 大人の発達障害と作業療法
- 言語聴覚療法における記憶障害の評価・介入
- 重症筋無力症の治療とリハビリテーション
- 高次脳機能障害の作業療法